47: Urolitíase—Manejo Cirúrgico Renal
Este capítulo levará aproximadamente 10 minutos para ler.
Introdução
A probabilidade geral de formação de cálculos difere em várias partes do mundo e é estimada em 1–5% na Ásia, 10–15% nos Estados Unidos e varia de 1–15% em todo o mundo, dependendo da idade, do sexo, da raça e da localização geográfica.1 Nas últimas décadas, tem havido um aumento na prevalência de cálculos renais em todo o mundo. Nos EUA, em adultos, a estimativa de prevalência para o período de 2007–2010 foi de 8,8%. Esse aumento da doença litiásica também foi relatado entre os jovens, sendo as meninas mais afetadas pela doença litiásica do que os meninos.2,3,4 O aumento na incidência da doença litiásica acarreta aumento nas visitas a serviços de emergência, hospitalizações, cirurgias e custos de saúde. Nos EUA, os custos de saúde com a urolitíase pediátrica somavam pelo menos 375 milhões de dólares anuais.5 Além disso, as taxas de recorrência de cálculos são de cerca de 50 % em crianças dentro de 3 a 5 anos do episódio inicial de formação do cálculo.6,7,8 No entanto, até 60% das crianças apresentam cálculos que não são passíveis de eliminação espontânea, e o tratamento cirúrgico permanece o principal tratamento nesses indivíduos.9 Todavia, o tratamento cirúrgico passou por uma mudança de paradigma nas últimas décadas. Houve uma transição da cirurgia aberta para a ESWL e para a endourologia no tratamento dos cálculos renais pediátricos nos últimos 50 anos. Até a década de 1980, a maioria dos cálculos renais era tratada por métodos cirúrgicos abertos. No entanto, com a introdução da ESWL e da PCNL após a década de 1980, inicialmente em adultos, sua segurança e eficácia também foram estabelecidas na população pediátrica. Atualmente, com a miniaturização dos instrumentos, o manejo endourológico na forma de PCNL e RIRS melhorou enormemente o acesso ao sistema pielocalicial de pacientes pediátricos com cálculos, com complicações mínimas e taxas máximas de remoção de cálculos.10
Litotripsia Extracorpórea por Ondas de Choque
A Litotripsia Extracorpórea por Ondas de Choque (ESWL) foi utilizada pela primeira vez para tratar cálculos renais em adultos no início da década de 1980. Depois que a segurança foi estabelecida em adultos, logo passou a ser usada na população pediátrica, já em 1986.11,12 Inicialmente, os fabricantes recomendavam o tratamento apenas para pacientes com altura superior a 135 cm devido a desafios técnicos dos equipamentos. A ESWL é uma das opções de tratamento para cálculos renais com tamanho de até 15 mm. Para cálculos com tamanho superior a 15 mm, as taxas de retratamento aumentam substancialmente e as taxas de ausência de cálculos também diminuem em comparação aos tratamentos endourológicos.
Com a melhoria dos litotriptores, com a remoção do banho de água e a imagem dos cálculos guiada por ultrassom, a aceitação e o tratamento com ESWL em crianças aumentaram gradualmente. As taxas livres de cálculo variam entre 65% e 71% em pacientes pediátricos, dependendo da localização do cálculo, da energia aplicada e do equipamento utilizado.13
Vantagens da ESWL
A principal vantagem proporcionada pela ESWL é ser um procedimento não invasivo. Além disso, taxas livres de cálculos em torno de 68% a 84% são alcançadas com uma ou duas sessões. Isso pode ser atribuído ao fato de haver menor atenuação das ondas de choque e de as ondas se propagarem melhor através do pequeno volume corporal da criança, resultando em melhor fragmentação. Além disso, os ureteres das crianças são mais complacentes do que os dos adultos. Assim, os ureteres das crianças conseguem eliminar cálculos com mais facilidade do que a população adulta.
Desvantagens da ESWL
A desvantagem mais importante é a baixa taxa de eliminação de cálculos em comparação aos procedimentos endourológicos. Em segundo lugar, mesmo a ESWL requer anestesia geral na grande maioria dos pacientes pediátricos (Figura 1). Em terceiro lugar, há preocupações quanto aos efeitos da ESWL sobre o rim em crescimento e em desenvolvimento. Lifshitz et al estudaram os efeitos da ESWL em 29 por uma média de 9 anos e constataram que havia uma tendência à redução do crescimento renal nos rins tratados, com um caso de hipertensão..14 No entanto, os autores acreditaram que as alterações deviam-se a rins anormais e não eram atribuíveis à ESWL. Um acompanhamento adicional de 39 crianças tratadas com ESWL não evidenciou hipertensão nem cicatrizes renais na cintilografia com DMSA, após um período de 6 meses a 8 anos.15 Villanyi et al examinaram em 16 crianças entre as idades de 6 e 14 que não houve deterioração da função renal, mas houve excreção transitória de vários marcadores substitutos de lesão renal, como beta2- macroglobulina por uma semana. Assim, a recomendação é que se deixe um intervalo de pelo menos 15 dias entre dois tratamentos sucessivos com ESWL.16 Entretanto, no momento, não há evidências significativas que sugiram que a ESWL na população pediátrica tenha quaisquer efeitos significativos a longo prazo.
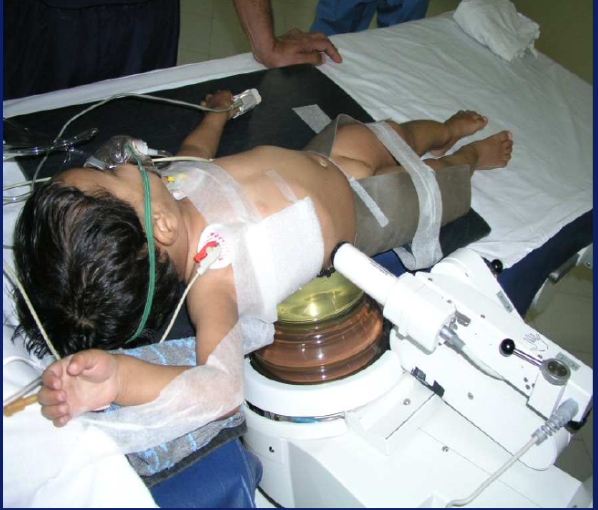
Figura 1 ESWL em paciente pediátrico sob anestesia geral
Nefrolitotomia percutânea
PCNL substituiu a cirurgia aberta e, atualmente, é considerada a primeira linha de tratamento para cálculos renais maiores que 20 mm, com taxas de ausência de cálculos superiores a 90%.17
A PCNL foi inicialmente descrita por Johannson e Fernstrom em 1976. Desde então, tornou-se o principal pilar do tratamento dos cálculos renais. A PCNL em crianças foi descrita em 1985 como uma série de casos de sete pacientes com idades entre 5 e 18 anos, utilizando instrumentos padrão para adultos.18 No entanto, a contínua redução no tamanho das ópticas, dos nefroscópios e a disponibilidade de melhores tecnologias de fragmentação de cálculos permitiram o uso de trajetos menores para PCNL, com redução das taxas de complicações. A mini-PCNL, com tamanho de trajeto de até 20 Fr, a ultra-mini PCNL (11 Fr, 13 Fr), a mini-micro PCNL (8 Fr) e a micro-PCNL, com bainha de 4,85 Fr, resultaram em melhor aceitação da PCNL mesmo em crianças menores.
A PCNL é realizada sob anestesia geral. Inicialmente, realiza-se cistoscopia e um cateter ureteral de 4 Fr ou 5 Fr é colocado no sistema pielocalicial. Ele é utilizado para opacificação e distensão do PCS e irrigação intraoperatória. Em seguida, a criança é posicionada em decúbito ventral. A punção inicial pode ser feita com punção guiada por ultrassom ou guiada por fluoroscopia. A punção inicial é a parte mais importante do procedimento, pois os rins pediátricos são mais móveis do que os rins de adultos. Os rins pediátricos tendem a se afastar durante a punção inicial e a dilatação. Após a confirmação da punção no PCS, a dilatação pode ser realizada com dilatadores seriados, dilatador de passo único ou dilatador por balão. As bainhas de mini PCNL estão disponíveis em diferentes tamanhos, e o trajeto pode ser dilatado de acordo com o tamanho do cálculo e o uso do dispositivo de fragmentação (Figura 2). O cálculo pode ser fragmentado usando litoclast convencional, lasers como o laser de hólmio ou a nova fibra de laser de túlio. O uso de dispositivos especiais como Shock pulse e Trilogy também reduziu o tempo operatório e melhorou as taxas de remoção completa dos cálculos.
O uso de dispositivos de sucção na bainha ou no dispositivo acrescentou uma nova dimensão às taxas livres de cálculos e à discussão entre poeirização e fragmentação na PCNL. Um tubo de nefrostomia pode ser mantido ao final do procedimento. As taxas globais de sucesso na PCNL variam de 81–100% após procedimentos auxiliares (Tabela 1).19,20,21,22
Tabela 1 As taxas gerais de sucesso após PCNL variam de 81–100% (inclui procedimentos auxiliares).
| Estudo | Unidades renais | Idade média | Trato de acesso | Tamanho do cálculo | Complicações | Taxa de sucesso (após procedimentos auxiliares) |
|---|---|---|---|---|---|---|
| Mahmud M et al23 | 30 | 3.8 anos (1.4–5) | < 22 Fr | 2.3–5 cm (1.3-6 cm) | Geral=6% | 100% |
| Zeren et al24 | 67 | 10–14 anos (7.9) | 24–30 Fr | 25–2075 mm2 | Hemorragia=23.9% | 96.7% |
| Manohar et al25 | 35 | 11 meses a 4.5 anos | < 22 Fr | 140 mm2 | Taxa de transfusão=5% | 86% |
| Salah et al26 | 138 | 8–14 anos (8.9) | 26 Fr | 124–624 mm2 (507 mm2) | Extravasamento urinário=8%, Sangramento=0.7%, Coleção retroperitoneal=0.7% | 98.5% |
| Nouralizadeh et al27 | 20 | 3.1 anos | 26 Fr | 33 (20–46) | Geral=15.38% | 91.67% |
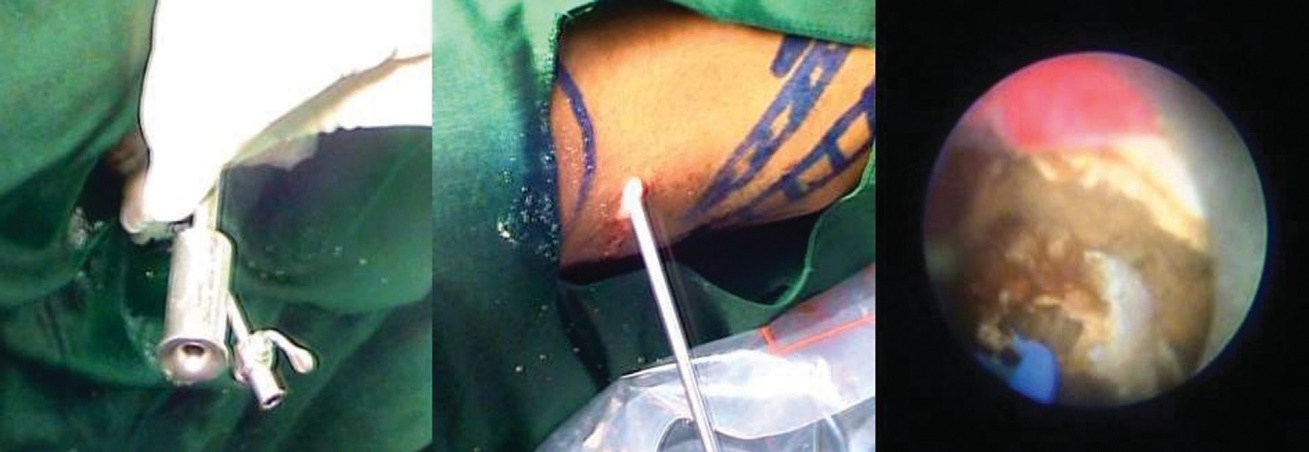
Figura 2 Bainha do nefroscópio Miniperc em posição (esquerda), nefroscopia sendo realizada (centro) e litotripsia intracorpórea com laser de hólmio (direita)
Desvantagens da PCNL
O PCNL tem seu próprio conjunto de complicações, variando de 15% a 39%. As complicações mais comuns são febre e perda sanguínea que requer transfusões. Como os órgãos em pacientes pediátricos são aglomerados e próximos entre si, eles são propensos a complicações como hemotórax, hidrotórax ou lesão do cólon. No entanto, com o uso de punção guiada por ultrassonografia e técnica meticulosa, essas complicações podem ser evitadas.
Ureteroscopia flexível (fURS/RIRS)
Devido aos contínuos avanços na miniaturização de ureteroscópios flexíveis, a RIRS agora é possível em pacientes pediátricos com complicações mínimas. Historicamente, a RIRS era evitada em crianças devido a complicações como isquemia ureteral, perfuração ureteral e formação de estenose. No entanto, os ureteroscópios flexíveis agora estão disponíveis em tamanhos tão pequenos quanto 7,5 Fr, que podem ser facilmente acomodados nos ureteres pediátricos. Além disso, o desenvolvimento de fibras laser pequenas, de até 200 micrômetros, com boas capacidades de fragmentação e pulverização, melhorou substancialmente as taxas de eliminação dos cálculos, chegando a 85% a 90%. O maior número de complicações é observado em crianças que pesam menos de 20 kg.28 As diretrizes da AUA também sugerem que, em cálculos menores que 20 mm, recomenda-se URS ou ESWL. A fURS deve ser realizada sob anestesia geral em crianças. A criança deve ser posicionada em litotomia modificada, como nos adultos, com acolchoamento adequado dos pontos de pressão. Primeiramente, um fio-guia é colocado no ureter sob orientação do arco em C usando um cistoscópio. O ureter pode ser dilatado até 10 Fr com dilatadores seriados. Pode-se utilizar bainha de acesso ureteral (10/12, 11/13, 12/14 Fr). A bainha de acesso facilita o ureteroscópio flexível em ureter tortuoso. Se em algum ponto o ureter não acomodar. O ureter não deve ser excessivamente dilatado. Frequentemente, pode-se realizar o procedimento sem bainha. Em crianças muito pequenas, é melhor fazer apresentação. Deve-se tomar cuidado para não lesar o ureter nem a uretra.
O advento de ureteroscópios flexíveis descartáveis, com calibre de até 7,5 Fr, despertou um novo interesse pela endoscopia flexível. Além disso, estão surgindo lasers mais novos, como o laser de hólmio de alta potência e o laser de fibra de túlio, que afirmam proporcionar melhor poeirização e fragmentação do que um laser de hólmio convencional de baixa potência.
Desvantagens da fURS
As complicações da fURS incluem infecção, sepse, hemorragia, lesões ureterais e estenoses. Se uma lesão ureteral for identificada, o procedimento deve ser interrompido e um stent ureteral deve ser colocado.
Papel da Laparoscopia e da Cirurgia Aberta
A AUA e a Endourological Society não recomendam o uso rotineiro de cirurgias abertas, laparoscópicas ou assistidas por robô para cálculos renais em pacientes pediátricos, exceto em casos de obstrução congênita da PUJ.28
Conclusão
O tratamento endourológico continua a ser o pilar da litíase urinária pediátrica na era atual. Os cálculos renais pediátricos, embora incomuns, podem apresentar desafios únicos ao urologista. No entanto, os princípios que orientam o tratamento permanecem essencialmente os mesmos, com pequenas modificações. Em primeiro lugar, o objetivo continua a ser a eliminação completa dos cálculos com o mínimo de sessões de retratamento, minimizando assim as complicações.
O uso da ESWL diminuiu substancialmente devido às menores taxas de sucesso em comparação com a endourologia e à miniaturização e à melhoria da ótica dos instrumentos. A ESWL pode ser utilizada como adjuvante ao tratamento endourológico.
O advento de mini PCNL, micro PCNL e mini-micro PCNL, instrumentos finos e esguios, punções guiadas por ultrassom abriram caminho para uma melhor aceitação e baixas taxas de complicações em pacientes pediátricos.
O RIRS com ureteroscópios flexíveis também se tornou rotina e pode tornar-se, com o passar do tempo, o padrão de cuidado para cálculos renais, devido à redução dos diâmetros dos ureteroscópios flexíveis, à melhoria da imagem e à maior disponibilidade de diferentes lasers para fragmentação de cálculos.
A abordagem dos cálculos ureterais e vesicais é discutida nos capítulos pertinentes do livro.
Pontos-chave
- O tratamento endourológico continua sendo o pilar da urolitíase pediátrica na era atual. Os cálculos renais pediátricos apresentam desafios únicos ao urologista. O objetivo principal é a eliminação completa dos cálculos com o menor número possível de sessões de retratamento e mínimas complicações.
- A ESWL ainda é uma opção de tratamento para cálculos renais, com taxas livres de cálculos entre 68% e 84%. Embora o uso da ESWL tenha diminuído substancialmente devido às taxas de sucesso inferiores às do manejo endourológico, ela pode ser utilizada como adjuvante ao tratamento endourológico.
- O advento da mini PCNL, micro PCNL e mini-micro PCNL, instrumentos mais finos e delgados, e punções guiadas por US abriram caminho para melhor aceitação e baixas taxas de complicações em pacientes pediátricos. Além disso, fontes de energia como laser de hólmio de alta potência, fibra de laser de túlio (TLF), Trilogy e Shockpulse melhoraram as taxas de eliminação de cálculos. O uso de bainhas com sucção traz uma vantagem adicional.
- Os ureterorrenoscópios flexíveis agora são mais finos e podem ser acomodados nos ureteres pediátricos. Além disso, também possuem melhor óptica em comparação aos seus antecessores. Deve-se ter cuidado para que o ureter não seja excessivamente dilatado. Frequentemente, o procedimento pode ser realizado sem bainha.
Referências
- CD S Jr, AC S, JM H. Prevalence of kidney stones in the. . DOI: 10.1016/j.eururo.2012.03.052.
- States U. Urologic Diseases in America Project. Eur Urol 2012; 62: 160. DOI: 10.1097/01.ju.0000154031.18562.0c.
- Sas DJ, Hulsey TC, Shatat IF. Increasing incidence of kidney stones in children evaluated in the emergency department. J Pediatr 2010; 157 (1): 132–137. DOI: 10.1016/j.jpeds.2010.02.004.
- Bush NC, Xu L, Brown BJ. Hospitalizations for pediatric stone disease in United States. J Urol 2002; 183 (3): 1151–1156. DOI: 10.1016/j.juro.2009.11.057.
- Matlaga BR, Schaeffer AJ, Novak TE. Epidemiologic insights into paediatric kidney stone disease. Urol Res 2010; 38 (6): 453–457. DOI: 10.1007/s00240-010-0327-9.
- Wang HH, Wiener JS, Lipkin ME. Estimating the nationwide, hospital based economic impact of pediatric urolithiasis. J Urol 1859; 193 (5 Suppl). DOI: 10.1016/j.juro.2014.09.116.
- Lao M, Kogan BA, White MD. High recurrence rate at 5-year followup in children after upper urinary tract stone surgery. J Urol 2014; 191 (2): 440–444. DOI: 10.1016/j.juro.2013.09.021.
- Tasian GE, Kabarriti AE, Kalmus A. Kidney stone recurrence among children and adolescents. J Urol 2017; 197 (1): 246–252. DOI: 10.1016/j.juro.2016.07.090.
- Tekin A, Tekgul S, Atsu N. Oral potassium citrate treatment for idiopathic hypocitruria in children with calcium urolithiasis. J Urol 2002; 168 (6): 2572–2574. DOI: 10.1097/00005392-200212000-00076.
- Tasian GE, Cost NG, Granberg CF. Tamsulosin and spontaneous passage of ureteral stones in children: a multi-institutional cohort study. J Urol 2014; 192 (2): 506–511. DOI: 10.1016/j.juro.2014.01.091.
- Choi H, Snyder HM D III, J.W.. Urolithiasis in childhood: current management. J Pediatr Surg 1987; 22: 158–164. DOI: 10.1016/s0022-5347(17)43213-7.
- Chaussy C, Brendel W, Schmiedt E. Extracorporeally induced destruction of kidney stones by shock waves. Lancet 1980; 2: 1265–1268. DOI: 10.1016/s0140-6736(80)92335-1.
- Newman DM, Coury T, Lingeman JE. Extracorporeal shock wave lithotripsy in children. J Urol 1986; 136: 238–240. DOI: 10.5144/0256-4947.2001.97.
- AC H, JB H, EJ K. First and second generation lithotripsy in children: Results comparison and follow-up. J 1995; 153: 1969–1971. DOI: 10.1016/s0022-5347(01)67380-4.
- Lifshitz DA, Lingeman JE, Zafar FS. Alterations in predicted growth rates of pediatric kidneys treated with extracorporeal shockwave lithotripsy. J Endourol 1998; 12: 469–475. DOI: 10.1089/end.1998.12.469.
- Traxer O, Lottmann H, Archambaud F. Extracorporeal lithotripsy in children. Study of its efficacy and evaluation of renal parenchymal damage by DMSA-Tc 99m scintigraphy: a series of 39 children. Arch Pediatr 1999; 6: 251–258.
- Villanyi KK, Szekely JG, Farkas LM. Short-term changes in renal function after extracorporeal shock wave lithotripsy in children. J Urol 2001; 166: 222–224. DOI: 10.1097/00005392-200107000-00068.
- Assimos D, Krambeck A, Miller NL. Surgical management of stones: American Urological Association/Endourological Society Guideline. J Urol 2016; 196 (4): 1161–1169. DOI: 10.1016/j.juro.2016.05.090.
- Woodside S JR, GF S, G.L.. Percutaneous stone removal in children. J Urol 1985; 134 (1166). DOI: 10.1016/s0022-3468(86)80487-0.
- Raza A, Smith G, Moussa S, Tolley D. Ureteroscopy in the management of pediatric urinary tract calculi. J Endourol 2005; 19: 151–158. DOI: 10.1089/end.2005.19.151.
- Desai MR, Kukreja RA, Patel SN, Bapat SD. Percutaneous nephrolithotomy for complex pediatric renal calculus disease. J Endourol 2004; 18: 23–27. DOI: 10.1089/089277904322836613.
- Samad L, Aquil S, Zaidi Z. Paediatric percutaneous nephrolithotomy: setting new frontiers. BJU Int 2006; 97: 359–363. DOI: 10.1111/j.1464-410x.2006.05932.x.
- Berrettini A, Boeri L, Montanari E. Retrograde intrarenal surgery using ureteral access sheaths is a safe and effective treatment for renal stones in children weighing <20 kg. J Pediatr Urol 2018; 14 (1). DOI: 10.1016/j.jpurol.2017.09.011.
- Mahmud M, Zaidi Z. Percutaneous nephrolithotomy in children before school age: experience of a Pakistani centre. BJU Int 2004; 94: 1352–1354. DOI: 10.1111/j.1464-410x.2004.05173.x.
- Zeren S, Satar N, Bayazit Y, Bayazit AK, Payasli K, Ozkeçeli R. Percutaneous nephrolithotomy in the management of pediatric renal calculi. J Endourol 2002; 16: 75–78. DOI: 10.1089/089277902753619546.
- Manohar T, Ganpule AP, Shrivastav P, Desai M. Percutaneous nephrolithotomy for complex calyceal calculi and staghorn stones in children less than 5years of age. J Endourol 2006; 20: 547–551. DOI: 10.1089/end.2006.20.547.
- Salah MA, Tóth C, Khan AM, Holman E. Percutaneous nephrolithotomy in children: Experience with 138 cases in a developing country. World J Urol 2004; 22: 277–280. DOI: 10.1007/s00345-004-0454-4.
- Nouralizadeh A, Basiri A, Javaherforooshzadeh A, Soltani MH, Tajali F. Experience of percutaneous nephrolithotomy using adult sized instruments in children less than 5 years old. J Pediatr Urol 2009; 5: 351–354. DOI: 10.1016/j.jpurol.2008.12.009.
- Ganpule AP, Mishra S, Desai MR. Percutaneous nephrolithotomy for pediatric urolithiasis. Indian Journal of Urology: IJU: Journal of The Urological Society of India 2010; Oct;26(4):549. DOI: 10.4103/0970-1591.74458.
Ultima atualização: 2025-09-21 13:35