36: Uroginecologia Pediátrica
Este capítulo levará aproximadamente 9 minutos para ler.
Introdução
As queixas uroginecológicas são comumente encontradas na prática de qualquer pediatra. A investigação dessas queixas pode revelar uma variedade de problemas, que variam de benignos a patológicos e de comportamentais a congênitos. Frequentemente, as queixas genitais e urológicas em meninas são inseparáveis, e algumas preocupações ginecológicas justificam também a avaliação do trato urinário. Neste capítulo, abordamos alguns dos problemas uroginecológicos mais comuns que um clínico pode encontrar em sua prática.
Cistos das glândulas de Skene
As glândulas de Skene, ou glândulas parauretrais, são o equivalente feminino da próstata. Originam-se lateralmente na uretra distal e podem obstruir-se, resultando em um cisto. Embora mais comuns em adultos, também podem ocorrer em meninas jovens.1 No exame físico, pode-se observar uma massa cística tensa, de parede fina, protrudindo de um lado ou do outro do meato uretral. Isso pode ser diferenciado de prolapso uretral, que resulta em abaulamento circunferencial do meato, ou de ureterocele prolapsada, que é uma massa cística protrudindo a partir do lúmen do meato uretral. O diagnóstico pode ser feito apenas com o exame físico, mas, nos casos em que seja necessário excluir obstrução do trato urinário ou ureterocele, pode-se realizar ultrassonografia. O manejo é tipicamente conservador, pois a maioria regride espontaneamente.2 Menos comumente, pode ser necessária excisão cirúrgica.1,2
Cistos das glândulas de Bartholin
Em mulheres, as glândulas de Bartholin correspondem às glândulas bulbouretrais nos homens e são encontradas bilateralmente nos pequenos lábios nas posições de 4 e 8 horas.3 Trata-se de uma glândula secretora de muco, que auxilia na lubrificação vaginal. Quando obstruída, pode formar-se um cisto. Novamente, são mais comuns em adultos, mas podem ser observadas em crianças. A incidência aumenta com a idade até a menopausa.4 O exame revelará uma protuberância ou estrutura cística na parede lateral da vulva, profunda ao músculo bulboesponjoso. Novamente, o manejo preferencial é conservador.2
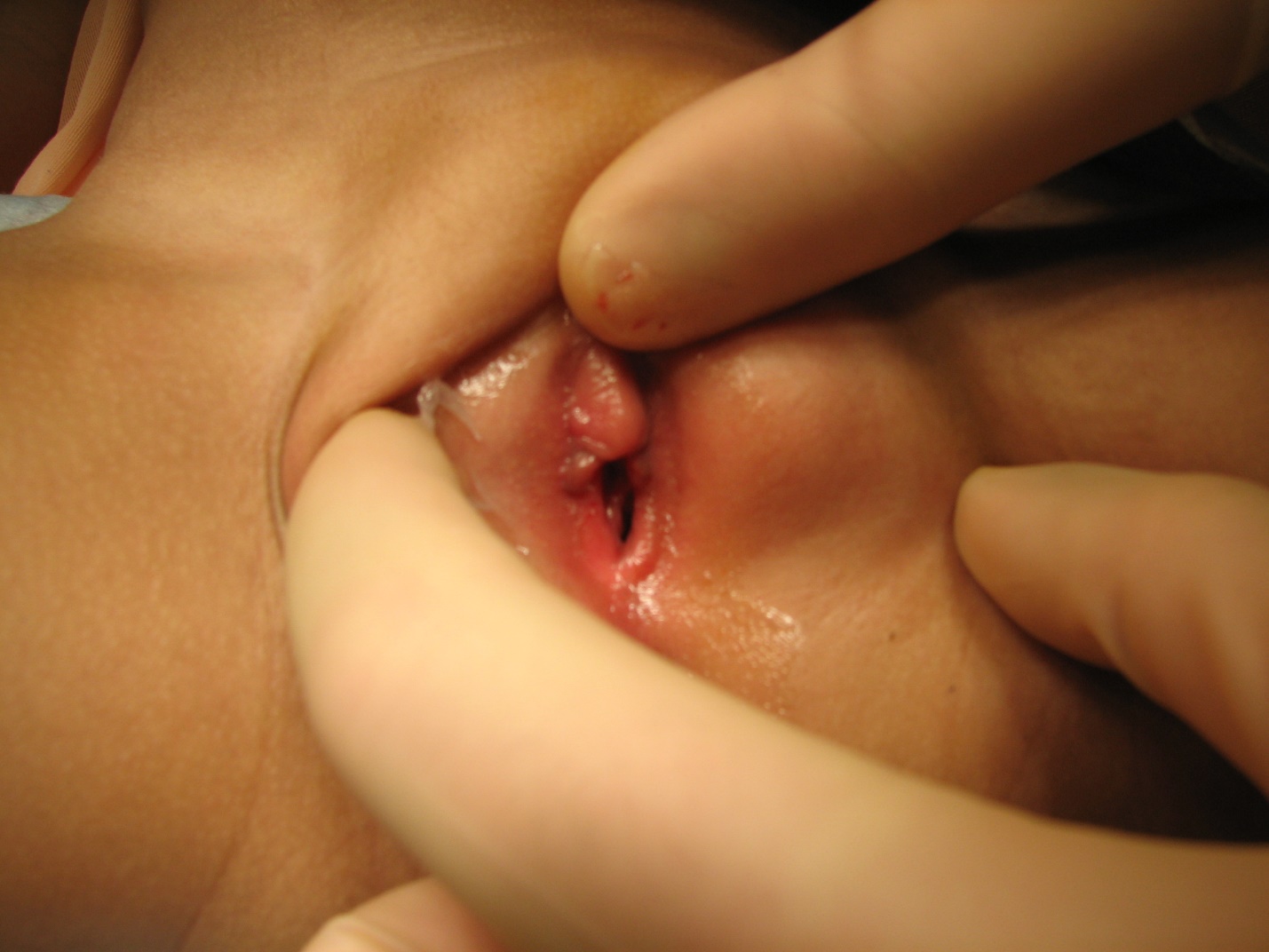
Figura 1 Cisto da glândula de Bartholin em menina com massa cística originando-se da parede labial esquerda
Ureterocele prolapsada
Uma ureterocele é uma protrusão sacular do ureter distal através da parede muscular da bexiga. Muitas ureteroceles são encontradas no contexto de duplicação do sistema coletor renal. A hidronefrose pode resultar de obstrução ou refluxo vesicoureteral. De fato, cerca de 50% das ureteroceles apresentarão refluxo ipsilateral e cerca de 25% estarão associadas a refluxo no lado contralateral. Por esse motivo, a cistouretrografia miccional é uma etapa crucial na investigação de uma ureterocele.2 Com o advento do rastreamento ultrassonográfico pré-natal, muitas ureteroceles são descobertas na investigação de hidronefrose perinatal. Dependendo do tamanho da protrusão, a ureterocele pode prolapsar através da uretra, particularmente no sexo feminino, o que se apresentará como uma massa lisa, recoberta por mucosa, abaulando a partir do lúmen da uretra.5 A descoberta deve resultar em encaminhamento imediato para tratamento, cujo pilar é a incisão e/ou excisão cirúrgica.6,7,8 Em alguns casos mais graves, pode ser necessária reconstrução do colo vesical e/ou reimplante ureteral.2
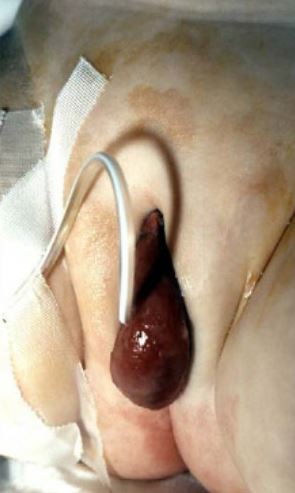
Figura 2 Ureterocele prolapsada com cateter em posição
Hímen imperfurado
No desenvolvimento neonatal normal, o hímen, fina membrana epitelial, deve se romper espontaneamente. Se isso não ocorrer, o resultado é um hímen imperfurado, que comumente se manifesta em uma adolescente púbere com amenorreia e dor abdominal cíclica.9 As pacientes também podem se apresentar no período neonatal devido à circulação contínua de estrogênio materno. Isso causa produção de muco cervical, cujo acúmulo na vagina e no útero resulta em hidrocolpos ou hidrometrocolpos.2 A apresentação pode variar, incluindo queixas de massa perineal, retenção urinária,10 dor abdominal aguda simulando apendicite,11 ou dor abdominal crônica.12 Hidronefrose também tem sido observada.13,14 No exame físico, o achado clássico é um abaulamento perineal. A incisão do hímen é o tratamento definitivo, mas os clínicos também devem estar atentos à possibilidade de retenção urinária, causada por efeito de massa sobre a saída vesical com consequente obstrução, e colocar cateter uretral nesse cenário.2,9 Os clínicos também devem evitar a tentação de simplesmente aspirar ou fazer uma pequena incisão para alívio sintomático, pois doença inflamatória pélvica foi documentada e a recorrência é provável.5,9
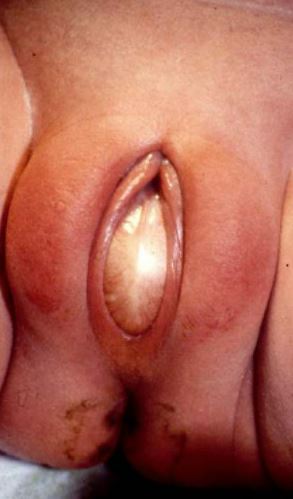
Figura 3 Hímen imperfurado com membrana abaulada
Aderências labiais
Aderências labiais referem-se à fusão dos pequenos lábios. Tipicamente começam na comissura posterior e progridem anteriormente em graus variados. Acredita-se que ocorram devido a baixos níveis circulantes de estrogênio em meninas pré-púberes.5 Em muitas meninas, as aderências são assintomáticas, mas também podem se apresentar com desconforto e irritação vulvovaginais, dor ao se limpar, ou gotejamento pós-miccional, que ocorre devido ao acúmulo de urina atrás das aderências. Aderências assintomáticas podem ser manejadas de forma conservadora, pois 80% se resolvem espontaneamente em um ano. Os pais devem ser orientados sobre boa higiene perineal.2,5,15 O pilar do tratamento médico continua sendo o creme de estrogênio tópico, que demonstrou ser superior aos emolientes tópicos.5,16 Com menor frequência, pode ser necessária a separação mecânica sob anestesia local ou geral. Os pais devem ser informados de que a recorrência é comum, chegando a 15%, e devem ser educados sobre a importância da separação regular dos pequenos lábios após o tratamento bem-sucedido para prevenir essa recorrência..2,5,15 Cabe ressaltar que os pais devem evitar a separação agressiva dos lábios, pois a aplicação suave de pressão ao aplicar emolientes tópicos é suficiente para prevenir a recorrência e não é traumática.
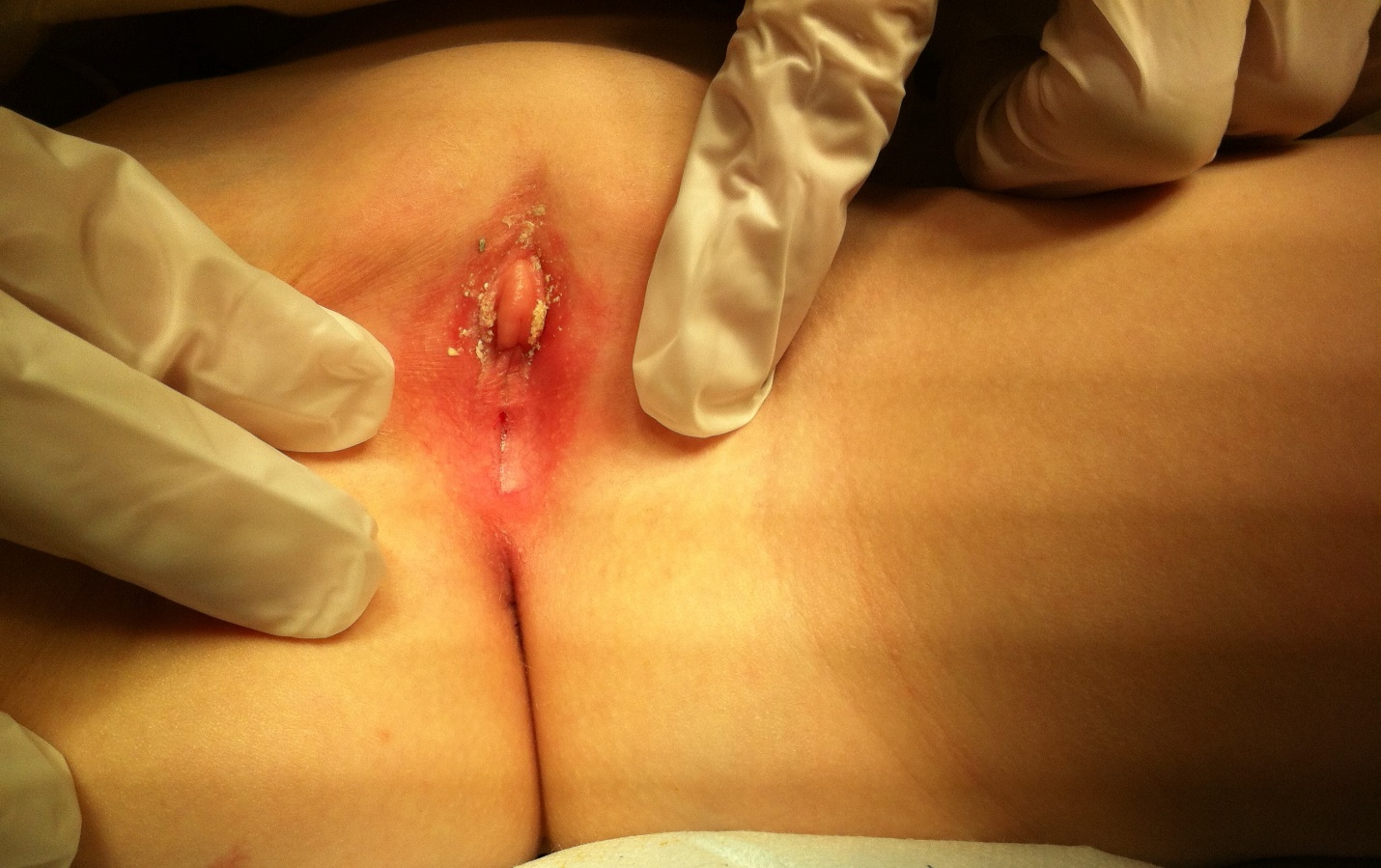
Figura 4 Exemplos de aderências labiais
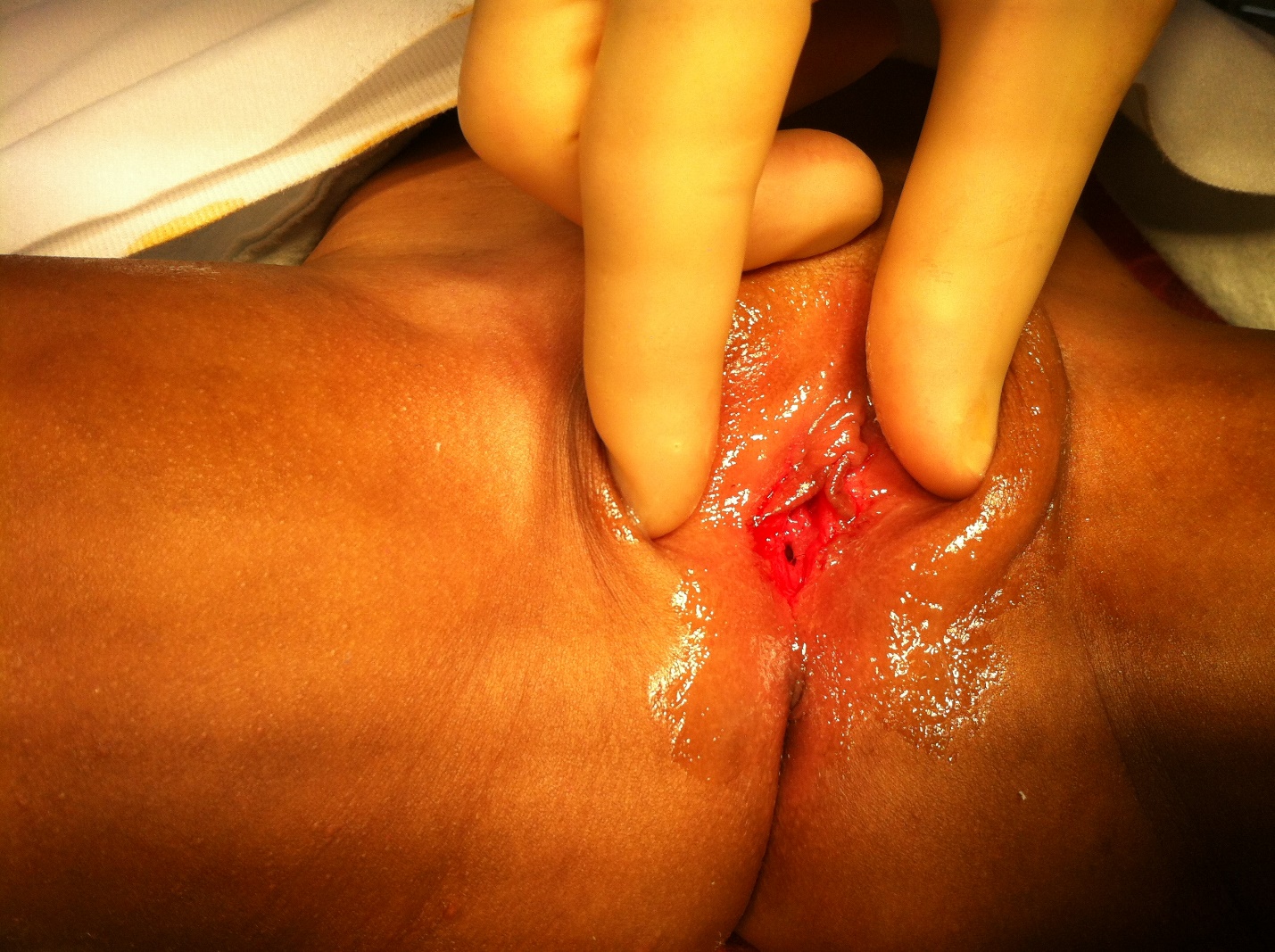
Figura 5. Exemplos de aderências labiais
Prolapso uretral
O prolapso uretral apresenta-se como um abaulamento circunferencial ao redor do meato uretral. É uma condição rara que é observada com maior frequência em meninas negras, por razões desconhecidas, e em mulheres pós-menopáusicas. A incidência exata não é bem conhecida, pois muitos pacientes provavelmente apresentam poucos ou nenhum sintoma e nunca procuram atendimento. A deficiência de estrogênio foi proposta como possível etiologia. Isso pode levar à atrofia da uretra distal e, com o aumento da pressão intra-abdominal, a uretra distal pode prolapsar. Também pode ser observado após injeções periuretrais. A mucosa uretral exposta pode tornar-se inflamada e friável, resultando em sintomas como dor, disúria, corrimento e sangramento ou hematúria. O tratamento clínico com creme de estrogênio tópico e banhos de assento é preferido. Corticosteroides tópicos também têm sido utilizados. A excisão da porção prolapsada da uretra é reservada para casos mais extremos..2,5,17 Na maioria dos casos, garantir bons hábitos intestinais para minimizar o esforço evacuatório intenso é fundamental para um sucesso mais duradouro, sem recidivas.
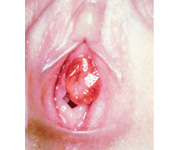
Figura 6 Prolapso circunferencial da uretra em uma menina jovem
Líquen escleroso
Embora o líquen escleroso tipicamente acometa adultos, particularmente mulheres de meia-idade, também pode afetar meninas, com pico de incidência entre 4-6 anos, correspondendo a 7-15% de todos os casos.18 Os sintomas de apresentação incluem prurido, desconforto vulvar ou corrimento, sangramento, disúria e disfunção intestinal e vesical. O exame físico revela placas cutâneas brancas e brilhantes. A configuração típica é em “figura de 8”, envolvendo a vulva e a região perianal. O tratamento envolve corticosteroides tópicos potentes, com o objetivo de prevenir atrofia e estreitamento introital, além do alívio sintomático. Embora exista alguma associação com malignidade em adultos, isso não foi observado em crianças. Assim, há pouca indicação de biópsia em crianças. No entanto, o seguimento regular a longo prazo é importante.2,18
Agenesia mülleriana
Agenesia mülleriana é a falha do ducto mülleriano em se desenvolver nas trompas de Falópio, útero, colo do útero e terço superior da vagina, resultando em ausência variável dessas estruturas. A apresentação mais comum é amenorreia. No exame físico, podem ser observados graus variáveis de atresia vaginal. O diagnóstico diferencial deve incluir distúrbios do desenvolvimento sexual com cariótipo 46,XY, como insensibilidade androgênica completa ou deficiência de 5-alfa-redutase. Portanto, a investigação deve envolver cariótipo e ultrassonografia pélvica para avaliar a presença de útero, ovários e colo do útero.5 Pode estar associada a anomalias renais, como agenesia renal, portanto deve-se realizar também ultrassonografia renal. Uma vez confirmado o diagnóstico, a reconstrução cirúrgica pode envolver dilatação vaginal, vaginoplastia ou mesmo a criação de uma neovagina com segmento intestinal.2
Vulvovaginite
Vulvovaginite é um termo usado para englobar uma ampla variedade de apresentações de inflamação da vulva e da vagina. Vulvovaginite é uma das queixas ginecológicas mais comuns em nossa população pediátrica feminina.19 Há uma ampla gama de etiologias para vulvovaginite, e o manejo depende da causa subjacente. Além disso, à medida que as meninas envelhecem e suas fisiologias mudam, a prevalência de certas etiologias se altera. Em meninas pequenas, um ambiente hipoestrogênico resulta em epitélio vaginal e vulvar fino com poucas espécies de lactobacilos, resultando em um pH mais neutro. Com a puberdade, o aumento do estrogênio estimula um ambiente mais protetor, com epitélio mais maduro e um pH mais ácido. A anatomia feminina também é importante. A proximidade da vagina ao ânus pode levar à entrada de flora fecal na vagina, especialmente em crianças pequenas e em crianças com disfunção intestinal e vesical. Assim, o clínico deve atentar para os hábitos intestinais e vesicais, com atenção especial aos sinais de constipação. O clínico deve lembrar que a diarreia pode ser evidência de encoprese e considerar KUB para avaliar constipação se houver qualquer evidência de disfunção intestinal ou vesical. Outras características anatômicas e comportamentais contribuintes na criança do sexo feminino incluem ausência de coxim adiposo labial ou de pelos pubianos, lábios menores pequenos e tendência a explorar seus corpos com transferência de bactérias respiratórias para o períneo.20 Corpos estranhos, irritantes locais como roupa íntima apertada, sabonetes de banho, detergentes de lavar roupa e condições cutâneas atópicas, como outras alergias ou eczema, devem ser considerados em todas as faixas etárias. Abuso sexual e doenças sexualmente transmissíveis são etiologias mais comuns em meninas mais velhas, adolescentes, mas também devem ser considerados em todas as faixas etárias. A avaliação começa com uma anamnese minuciosa, mas o pilar do diagnóstico é um bom exame físico. Normalmente, tracionar os lábios maiores para a frente e para fora, em vez de simplesmente afastá-los, proporciona excelente visualização da genitália externa, incluindo os lábios menores, a uretra e o introito vaginal. A estratégia de manejo depende das causas potenciais. Se houver suspeita de infecções por leveduras ou bacterianas ou de infecções sexualmente transmissíveis, estas devem ser tratadas adequadamente com antimicrobianos. No entanto, a maioria dos casos se deve a etiologia inespecífica e recomendam-se bons métodos de higiene.19 Possíveis agentes causadores, como roupa íntima apertada ou sabonete irritante, devem ser suspensos. A disfunção intestinal e vesical deve ser abordada, tipicamente com alívio da constipação por meio de esquema intestinal oral ou limpeza intestinal, conforme necessário.
Referências
- Foster J, Lemack G, Zimmern P. V2-06 Skene’s Gland Cyst Excision. J Urol 2016; 193 (4s): 817–820. DOI: 10.1016/j.juro.2015.02.331.
- Jeremy West AA, Cooper. Urogynecology". In: Greenfield SP, C.S., editors. Pediatric Urology for Primary Care. 2019. DOI: 10.1097/01.aog.0000231943.71829.0d.
- Omole F, K.R. P, K C, K.. Incision and Drainage of Bartholin Gland Duct Cyst or Abscess with Word Catheter Placement; Marsupialization of Bartholin Gland Duct Cyst or Abscess. Operative Dictations in Pediatric Surgery 2019; 99 (12): 217–218. DOI: 10.1007/978-3-030-24212-1_53.
- Lee WA, Wittler M. Bartholin Gland Cyst. Treasure Island, FL, USA: StatPearls Publishing; 2022, DOI: 10.53347/rid-26348.
- Wein AJ. Campbell-Walsh-Wein urology. Twelfth edition review., Philadelphia: Elsevier, Inc; 2020, DOI: 10.1055/a-1307-2419.
- Pogorelić Z, Todorić J, Budimir D, Saraga M. Laser-puncture of the ureterocele in neonatal patients significantly decreases an incidence of de novo vesico-ureteral reflux than electrosurgical incision. J Pediatr Urol 2021; 17 (4): 492.e1–492.e6. DOI: 10.1016/j.jpurol.2021.02.028.
- Nguyen DH, Brown CT. Puncture of prolapsed ureterocele at bedside without anesthesia or sedation. J Pediatr Urol 2020; 16 (3): 390–391. DOI: 10.1016/j.jpurol.2020.03.011.
- Tanneru K, Pichandi RE. A Rare Case of Prolapsed Ureterocele With Large Redundant Flap After Unroofing in Adult Female. Urology 2021; 147: 35–36. DOI: 10.1016/j.urology.2020.07.031.
- Abdelrahman HM, Feloney MP. Imperforate Hymen. Treasure Island, FL, USA: StatPearls Publishing; 2022, DOI: 10.1056/nejm191005051621806.
- Goto K. Acute urinary retention in two adolescent girls with imperforate hymen. J Obstet Gynaecol Res 2019; 45 (3): 739–742. DOI: 10.1111/jog.13875.
- Amponsah-Manu F, Ssentongo P, Arkorful T, Ofosu-Akromah R, Ssentongo AE, Hansen-Garshong S, et al.. Imperforate hymen and leaking hematosalpinx mimicking acute appendicitis: A report of a rare case and a review of literature. Int J Surg Case Rep 2019; 63: 69–74. DOI: 10.1016/j.ijscr.2019.09.003.
- Chia M, Ho C. Missed diagnosis of imperforate hymen later presenting with hypertension. BMJ Case Rep 2020; 13 (9): e237416. DOI: 10.1136/bcr-2020-237416.
- Peleg D, Shinwell ES. Newborn Imperforate Hymen Resulting in Hydronephrosis. J Pediatr 2019; 207: 258. DOI: 10.1016/j.jpeds.2018.12.051.
- Zhang M, Luo Y, Wang S, Wang S, Kuang H. A case report of hydronephrosis caused by imperforate hymen in an infant. Medicine (Baltimore) 2020; 99 (45): e23072. DOI: 10.1097/md.0000000000023072.
- Gonzalez D, Anand S, Mendez MD. Labial Adhesions. 2022. DOI: 10.1542/9781610020473-part07-ch282.
- Dowlut-McElroy T, Higgins J, Williams KB, Strickland JL. Treatment of Prepubertal Labial Adhesions: A Randomized Controlled Trial. J Pediatr Adolesc Gynecol 2019; 32 (3): 259–263. DOI: 10.1016/j.jpag.2018.10.006.
- Afolayan P, Abdel Goad EH, Pepu B. Traumatic catheterization as a precipitating factor for urethral prolapse in 4 years old child. Urol Case Rep 2020; 32: 101159. DOI: 10.1016/j.eucr.2020.101159.
- Orszulak D, Dulska A, Niziński K, Skowronek K, Bodziony J, Stojko R, et al.. Pediatric Vulvar Lichen Sclerosus–A Review of the Literature. Int J Environ Res Public Health 2021; 18 (13): 7153. DOI: 10.3390/ijerph18137153.
- Loveless M, Myint O. Vulvovaginitis- presentation of more common problems in pediatric and adolescent gynecology. Best Pract Res Clin Obstet Gynaecol 2018; 48: 14–27. DOI: 10.1016/j.bpobgyn.2017.08.014.
- Joishy M, Ashtekar CS, Jain A, Gonsalves R. Do we need to treat vulvovaginitis in prepubertal girls? Bmj 2005; 330 (7484): 186–188. DOI: 10.1136/bmj.330.7484.186.
Ultima atualização: 2025-09-21 13:35