51: 结石管理的未来发展
阅读本章大约需要 9 分钟。
引言
在过去的二十年里,儿科肾结石的发病率急剧上升,青少年代表了该疾病整个生命周期中增长最快的年龄人群。1 因为儿童和年轻成人在医疗服务提供、治疗风险以及基础疾病过程方面面临独特挑战,肾结石疾病在设备微型化、减少电离辐射暴露以及改善对具有尿路结石遗传易感性的患者的照护方面的进展,可能会优先惠及儿科患者。本章将回顾的不仅是外科设备方面的进展,还包括诊断、治疗和医疗服务提供。
诊断与初始评估
尽管超声(US)仍是多数疑似肾结石患儿的首选一线影像学策略,但该成像方式在操作者依赖性、可及性以及准确性方面均存在局限。2,3 与此同时,计算机断层扫描(CT)在诊断准确性方面是金标准的影像学方法,但伴随较高的电离辐射暴露风险,而在儿科人群中这一风险进一步增加。4 诊断影像领域的创新包括提高US的准确性、减少CT相关的辐射暴露,以及增强诸如结石推进等附加功能。
超声的准确性
超声依赖于结石-尿液界面的超声特性,在B模式超声上产生典型的高回声灶图像。此外,声波在高回声灶处的偏转可产生后方声影,而应用多普勒设置可在结石上产生闪烁伪影。5 这两种技术均可提高超声成像的准确性。6 此外,后方声影有望对尿路结石的大小提供更为准确的估计。7 然而,目前用于捕获并增强这些征象的成像方式尚未得到良好标准化,对这些指标的识别与报告也没有任何形式的标准化,因此需要进一步评估以优化现有技术并加深对超声征象的理解。除了优化现有成像技术之外,对超声设备声学特性的改良可能产生更为明确的尿路结石成像特征。其中一个例子(目前用于科研平台)是 Stone-Mode(即 “S-mode™”)超声成像。S-mode™ 成像依赖高频换能器来优化结石与周围组织之间的界面显示,并增强声影的呈现。尽量减少使用那些倾向于将致密结石与后方声影之间图像模糊化的后处理算法,从而在以软组织成像下降为代价的情况下获得更锐利的结石图像。8
低剂量CT扫描
尽管在患有肾结石的儿童中提升超声(US)成像以尽量减少电离辐射具有吸引力,但在未来数年内,CT 仍可能是诊断肾结石的关键影像学方式。当前结石协议 CT 的多个参数,例如管电流、管电压和机架旋转时间,可予以降低,以减少这些检查中的电离辐射剂量。9 鉴于目前有大量文献支持其应用,低剂量 CT 几乎难以被归类为“未来技术”,但显然,通过提高该技术的采用率,可以改进未来的结石管理。10 从这个意义上讲,低剂量 CT 的重点应放在改进策略上,即提升对医疗服务提供者的教育,并将决策支持纳入电子健康记录。类似的策略已被用于在儿科急诊科建立可持续的辐射剂量管理实践。11
影像推进
超声推进在肾结石疾病中的应用最早于2016年的人体试验中报道。12,13 该技术通过经皮探头利用聚焦声能,能够在肾集合系统内推进肾结石(图 1)。该技术的应用包括将梗阻性肾结石重新定位,使其远离肾盂输尿管连接部,将结石重新定位至更有利于治疗的位置(例如,从下极移至上极),区分由多个小结石组成的小簇与主导性的大结石,以及在治疗后促进较小碎片的排出。人体可行性试验在15例中的14例观察到结石移动,其中1例在将部分梗阻性结石重新定位后报告即刻缓解。12 术中应用该技术在输尿管镜检查过程中直观地证实了结石的移动,从而证实了通过重新定位结石以便于内镜治疗的原理验证性方法。14 尽管截至本文撰写时,该技术尚未应用于儿科患者,但其无电离辐射的特点以及在改进诊断与治疗方法方面的机会,使其成为儿童肾结石领域颇具吸引力的未来技术。
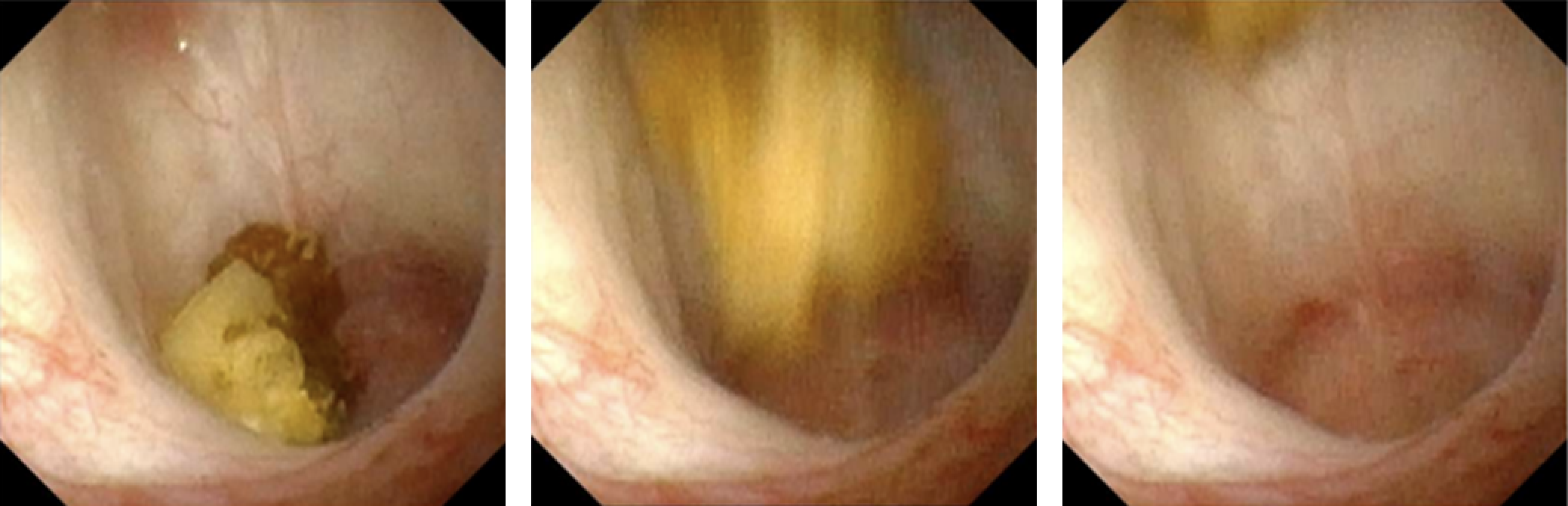
图 1 实时输尿管镜图像,显示通过体外推进实现的 7 mm 肾盏结石的 in vivo 推进。图像由华盛顿大学的 Michael Bailey 和 Barbrina Dunmire 提供。
代谢与遗传评估
尽管用于评估肾结石风险和潜在病理的传统检查(即血清或尿液检查)进展不大,但基因测序的进步已经扩展了在早发性肾结石疾病领域进行基因检测的机会。对于某些具有特征性结石的单基因肾结石疾病(如胱氨酸尿症或腺嘌呤磷酸核糖转移酶),诊断并不需要基因检测。15 然而,在转诊至三级肾结石中心的儿童中,基因检测可在多达20%的人群中发现潜在的单基因肾结石病病因。16 围绕基因检测诊断策略的实际问题包括:如何基于检测结果获得并使用可操作的信息,以及如何解读临床意义不确定的变异。就前者而言,最常用的多基因检测面板上的许多基因(通常 > 30 个)以多系统方式表现,因此在进行基因检测之前,诊断可能已被怀疑,甚至已经明确。此外,在上述大多数单基因肾结石疾病中,并不存在特异性的靶向治疗,治疗多由临床情境所驱动。尽管如此,对于诸如原发性高草酸尿症等可早期发现的疾病,在怀疑度较高的情形下(例如更年幼的患者或具有明显肾结石家族史者)可能值得进行检测。17 值得注意的是,约三分之一的已报告突变是新的,这不仅引发了对这些临床意义不确定的变异之病理学含义的疑问,也提示有可能进一步扩展对基于遗传的肾结石疾病的认识。在此类情况下,生物信息学分析(包括通过软件建模预测蛋白质结构及潜在致病性)可为不确定结果的解读提供参考。18 总之,基因学评估可能具有重要价值,尤其在高风险人群中评估潜在可治疗的单基因结石病病因时;而在处理临床意义不确定的变异或进行遗传咨询时,与遗传学家的合作至关重要。
预防
提醒技术
不论用于肾结石二级预防的新型治疗如何发展,饮食与液体摄入措施仍然是预防策略的基石。19 然而,临床医生和患者都认识到遵循这些建议存在挑战,尤其是每天大量饮水方面的依从性问题。为改善液体摄入,已提出若干新技术,例如能够向家庭发送及时电子提醒的“智能”水瓶。值得注意的是,尽管提供了该技术,在为期一周的研究期间的大部分时间里,只有20%的青少年达到了其液体摄入目标。20 其他作者试验了智能手机应用和/或可穿戴技术以改善饮水体验,结果喜忧参半。21,22 提升提醒技术的一条有前景的途径是采用行为辅导,目前正在“水化预防尿路结石”(PUSH)试验中进行探索。截至撰稿时,PUSH试验已完成入组,但结果尚未公布。23 值得注意的是,该研究设有青少年组,从而可专门考察儿科人群的相关体验。尽管提醒技术在提升肾结石二级预防依从性方面的真实价值和影响仍不明朗,但应考虑到,这些技术的使用在形式或界面上可能仍会演进,而代际层面的技术采纳变化可能进一步扩大利用此类创新的机会。
医学预防
在肾结石疾病的医学预防方面,最令人振奋的进展包括以靶向治疗为代表的新型治疗手段以及药物学影响的创新路径。食品和药物协会最近批准将 lumasiran 用于原发性高草酸尿症 1 型,标志着一个里程碑式的进展:既是该疾病的首个靶向疗法,也是首个获批用于肾泌尿系统疾病的 RNAi 药物。24 该药物以编码乙醇酸氧化酶的信使 RNA 为靶点,从而抑制乙醇酸向草酸的转化。给药方式为皮下注射,每 1–3 个月一次,且已在整个儿科人群范围内获批使用;其中,年龄较小的儿童采用按体重给药:体重小于 10 千克的患儿在负荷给药后每月注射一次,体重大于 10 千克者每三个月注射一次。常见不良反应包括注射部位反应(20%)和腹痛(15%),但试验中很少有参与者因不良反应而退出。
手术治疗
在泌尿系结石疾病外科治疗的众多最新进展中,有几项与儿科患者尤其相关。体型较小(包括输尿管本身)以及对辐射暴露的易感性,仅是儿童结石疾病治疗与成人不同的若干方面中的一部分。新的激光技术旨在减少结石后移并提高消融速率,有望缩短儿童输尿管镜(URS)手术时间。经皮肾镜取石术(PCNL)的微型化器械可能降低并发症发生率并减少出血。除此之外,爆发波碎石术是一项新技术,可在门诊环境下治疗结石,使儿童免于麻醉及更为艰难的恢复过程。
激光技术的进展
近期在激光技术方面取得了多项进展,包括对作为激光碎石术主要手段的钬:YAG 系统的优化,以及一种新的铥光纤激光(TFL),其早期结果颇为可期。较新的钬激光技术进展可在激光碎裂过程中减少目标结石的移动,并能传递更多能量;而 TFL 具有类似优势,此外还可能允许使用更小直径的激光光纤。
钬:YAG 改良
自问世以来,钬:YAG 系统因其易用性和良好的安全性,一直是激光碎石术的金标准。25 该技术的新近改良,如 Moses 和长脉冲模式,改变了这种单一、固定脉宽的方法。长脉冲模式在更长的时间内(通常为 500–1000 µs)递送相同能量,可减少反冲,但以能量递送减少为代价。26,27,28,29 Moses 效应描述了在流体介质中发射钬激光时出现的一种物理现象(图2)。该发射能量被水高度吸收,进而形成汽化通道。在钬激光的标准单脉冲中,这种能量传递无法到达结石界面。Moses 技术允许将能量分两次脉冲递送;第一脉冲递送少量能量以形成汽化通道,第二脉冲则递送大部分能量,得以通过已形成的汽化通道传至目标结石。26 由于减少反冲并提高碎石效率,Moses 技术已被证明在临床中可以缩短手术时间。30,31
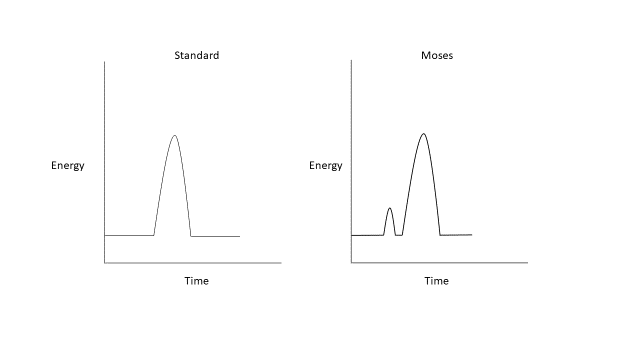
图 2 标准与 Moses 钬:YAG 激光波形。
铥纤维
TFL 比钬:YAG 更高效地产生激光束,其依赖一种二极管激光器,该激光器发出位于铥离子吸收峰内的光,由此在一根细的硅纤维内激发铥离子,同时将能量以热量形式的损失降至最低,使得频率范围更高、脉冲能量范围更宽。25,32 用于肾结石碎石的示例设置以及 TFL 发生器见图 3。更小的激光光纤,在体外研发中可小至 150 µm 和 50 µm,可改善灌注流量,并有望进一步微型化输尿管镜。33 TFL 发出波长为 1940 nm 的光,与水的 1910 nm 吸收峰相比,比钬:YAG 激光发出的光更接近。这带来了有利的安全性,因为穿透深度降低。34

图 3 TFL 的示例参数设置,用于治疗肾结石(此处为成人碎石术过程中的示例)。
多项体外研究表明,与钬:YAG 系统相比,TFL 可产生更快的消融速率,并可能带来更好的结石清除效果。35,36 然而,这些差异在临床上是否具有意义仍有争议。Jaeger 等 在 125 名儿科患者的输尿管镜检查(URS)过程中比较了 TFL 与钬:YAG,其中 32 例接受了 TFL 治疗。采用 TFL 治疗的患者更不易出现残留结石碎片,手术时间和并发症发生率无显著差异,但 TFL 组的激光使用时间更长。37 一项纳入近 1,700 名成年患者的临床研究荟萃分析显示,与钬:YAG 相比,TFL 在手术时间、激光使用时间、结石反冲以及结石清除方面更优。消融效率、总能量用量和住院时间无差异。38
由于其发射能量与水的吸收峰非常接近,且可在更高的功率和频率设置下工作,较之钬激光,TFL 的热效应与热损伤风险更值得关注。此外,模拟模型已表明,在针对肾结石行输尿管镜术期间,肾脏较小的年轻患者可能更易发生热损伤。然而,使用输尿管通道鞘并持续加压灌注可减轻这些影响39
经皮肾镜取石术的微型化
由于使用更大、成人尺寸的器械(最高达30 Fr),儿科患者进行PCNL的早期经验伴随更高的出血率,且更大比例的患者在术后需要输血。40,41 在执行PCNL所需器械的小型化方面已取得显著进展;这使得PCNL在儿科人群中的应用增加,且并发症发生率更低。42 微型PCNL由Jackman 等人 于1998年首次描述,旨在开发一种侵袭性更低的PCNL技术,以降低幼儿的术后并发症发生率。42 值得注意的是,这一最初在儿童中提出的创新也已在成人人群中得到采用。
对PCNL进一步微型化的努力促成了超微型PCNL(UMP)(11–13 Fr)和微型PCNL(4.8 Fr)。UMP可使用肾镜或输尿管镜配合激光碎石完成,其结石清除率与微型PCNL相当,但手术时间更长。43,44 Micro-PCNL是目前已报道的微型化PCNL手术中通道最小的一种,使用一支”全视针”,其直径为4.85 Fr,腔内可容纳200微米的激光光纤。45 需要注意的是,该技术无法通过穿刺通道直接大量清除结石碎片。
在PCNL中减小器械尺寸具有多种优势,包括:减少出血、降低对肾实质的损伤,以及减少与通道相关的疼痛。近期一项系统综述旨在评估儿科患者中微创PCNL技术的疗效和并发症。46 共纳入14项研究,涉及456例接受micro-PCNL或UMP的患者。平均结石大小范围为12至16.5 mm。无石率为80–100%,14%的患者出现并发症。并发症中77%为Clavien-Dindo I或II级。并发症包括血尿、发热、尿漏、尿路感染、需要输血,以及3例肾盂穿孔。总体而言,该系统综述中的输血率为2.1%。微创PCNL已被证实对儿科患者是安全的。然而也存在一些缺点,包括视野清晰度降低,以及在micro-PCNL中无法通过通道取出结石。亦有证据表明mini-PCNL可导致肾内压力升高。47 随着儿科肾结石疾病外科治疗选择的增多,UMP和micro-PCNL成为颇具吸引力的方案,应在中等肾结石负荷的患者中予以考虑。
超声波碎石的最新进展:爆发波碎石术
尽管从历史上看,SWL 一直作为儿科人群结石碎石的一线治疗,但该操作需要全身麻醉,并且随着近年来内镜技术的进步,在许多情况下已不再受青睐:尤其是在结石负荷较大、结石成分较硬、皮肤至结石距离增加以及结石病变位于肾下极的患者中。48 SWL 以较慢的频率(0.5–3 Hz)递送单一周期的能量以碎裂结石。突发波碎石术(BWL)是一种相对较新的正在探索的方式,它利用多周期正弦波的聚焦超声脉冲爆发来使结石断裂,而不是由 SWL 产生的单一压缩/牵张周期(图 4)。BWL 提供了一种潜在的治疗方案,可在门诊环境或镇静室实施而无需全身麻醉,这对许多儿科患者是一个颇具吸引力的选择。13
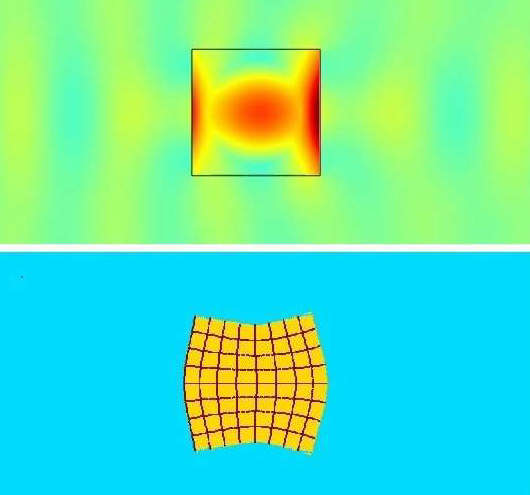
图 4 在结石界面上的爆发波碎石术(BWL)模拟。上图显示黄色和蓝绿色的压力波穿过结石传播;由于 BWL 的多次脉冲周期作用,结石内部中心应力放大了 5 倍。下图展示了因上述应力放大所致的应力诱发结石变形的夸张图像。图片由华盛顿大学的 Oleg Sapozhnikov 提供。
与传统的 SWL 相比,BWL 所产生的特性存在若干重要差异。对于 SWL,约 5 µs 的脉冲每 0.33 到 2 秒重复一次,从而达到每分钟 180 次冲击波。BWL 则以每次 10–100 个周期的方式施加,且在人类中已在 300–500 kHz 范围内进行了研究。13 SWL 波形的峰值幅度约为 BWL 的 10 倍。然而,由于 BWL 相对于单个 SWL 能量脉冲使用了多得多的周期,因而能够递送相同数量的能量。此外,尽管 SWL 会在聚焦区域产生可能导致组织损伤的空化云,BWL 中空化气泡的生长则更为温和。气泡云更为弥散,通常不会发生剧烈塌陷,从而可能将细胞损伤降至最低。49 尽管有证据表明,BWL 产生的更为弥散的气泡云可能会对后续脉冲屏蔽目标结石,BWL 可通过缩放能量递送来克服这一限制。50 一种模型显示,针对不同的结石大小使用特定频率可以放大 BWL 在结石内产生的内应力,而标准 SWL 无法实现这一点。51
关于BWL在临床环境中的应用数据有限,需要注意的是,这种治疗尚未在儿童中进行研究。52 目前的临床经验总结见表 1。目前报告的最大试验,共19名患者,使用BWL对直径< 12 mm的结石进行最长10分钟的治疗。在10分钟内,中位数90%的结石体积被完全粉碎,且39%的结石目标在10分钟内被碎解为所有碎片均<2 mm。53 另一项研究在13例清醒、未麻醉的患者中同时采用超声推进和BWL进行治疗,报道结石清除率为70%,治疗期间平均疼痛评分为1.2/10。54
表 1 关于人体试验中爆发波碎石术评估的 PubMed 检索汇总。
| 年份 | 作者 | 标题 | 主要结果 | |
|---|---|---|---|---|
| 2021 | Harper | 首次人体爆发波碎石术用于肾结石粉碎:最初两例病例研究54 | 针对经URS观察到的肾结石,患者A成功接受了BWL。患者B对一枚7.5 mm的UVJ结石在清醒状态下行BWL,耐受良好,结石于POD 15排出。 | |
| 2022 | Harper | 前19例人体中通过爆发波碎石术进行结石碎裂10 | 23枚结石中有21枚被碎裂。结石粉碎中位数为90%。9/23枚结石在<10 分钟内完全碎裂。 | |
| 2022 | Hall | 首个系列使用超声推进和爆发波碎石术治疗输尿管结石11 | 13例患者接受了BWL联合超声推进的治疗。接受清醒状态下BWL的患者中有70%排石。BWL期间的平均疼痛评分为1.2/10。 |
结论
在许多方面—如影像优化策略、用于原发性高草酸尿症的RNA抑制剂,以及激光技术和微型化PCNL的外科进展—儿科肾结石管理的未来已经到来。然而,这些技术在如何实现最有效的临床应用方面仍需进一步认识,这些问题非常适合开展比较有效性研究。其他技术进步,如影像推进和BWL,在管理方面仍在地平线上,但在未来数十年内为儿童治疗提供了很有希望的路径。
参考文献
- Tasian GE, Ross ME, Song L, Sas DJ, Keren R, Denburg MR, et al.. Annual Incidence of Nephrolithiasis among Children and Adults in South Carolina from 1997 to 2012. Clin J Am Soc Nephrol 2016; 11 (3): 488–496. DOI: 10.2215/cjn.07610715.
- Roberson NP, Dillman JR, O’Hara SM, DeFoor WR, Reddy PP, Giordano RM, et al.. Comparison of ultrasound versus computed tomography for the detection of kidney stones in the pediatric population: a clinical effectiveness study. Pediatr Radiol 2018; 48 (7): 962–972. DOI: 10.1007/s00247-018-4099-7.
- Ellison JS, Thakrar P. The Role of Imaging in Management of Stone Disease. Diagnosis and Management of Pediatric. Nephrolithiasis: Springer; 2022. DOI: 10.1007/978-3-031-07594-0\\_8.
- Frush DP. Pediatric CT: practical approach to diminish the radiation dose. Pediatr Radiol 2002; 32 (10): 714–717. DOI: 10.1007/s00247-002-0797-1.
- Dai JC, Bailey MR, Sorensen MD, Harper JD. Innovations in Ultrasound Technology in the Management of Kidney Stones. Urol Clin North Am 2019; 46 (2): 273–285. DOI: 10.1016/j.ucl.2018.12.009.
- Masch WR, Cohan RH, Ellis JH, Dillman JR, Rubin JM, Davenport MS. Clinical Effectiveness of Prospectively Reported Sonographic Twinkling Artifact for the Diagnosis of Renal Calculus in Patients Without Known Urolithiasis. AJR Am J Roentgenol 2016; 206 (2): 326–331. DOI: 10.2214/ajr.15.14998.
- Verhagen MV, Watson TA, Hickson M, Smeulders N, Humphries PD. Acoustic shadowing in pediatric kidney stone ultrasound: a retrospective study with non-enhanced computed tomography as reference standard. Pediatr Radiol 2019; 49 (6): 777–783. DOI: 10.1007/s00247-019-04372-x.
- Simon JC, Dunmire B, Bailey MR, Sorensen MD. Developing Complete Ultrasonic Management of Kidney Stones for Spaceflight. J Space Saf Eng 2016; 3 (2): 50–57. DOI: 10.1016/s2468-8967(16)30018-0.
- Lira D, Padole A, Kalra MK, Singh S. Tube Potential and CT Radiation Dose Optimization. AJR Am J Roentgenol 2015; 204 (1): W4–w10. DOI: 10.2214/ajr.14.13281.
- Niemann T, Kollmann T, Bongartz G. Diagnostic Performance of Low-Dose CT for the Detection of Urolithiasis: A Meta-Analysis. AJR Am J Roentgenol 2008; 191 (2): 396–401. DOI: 10.2214/ajr.07.3414.
- Ellison JS, Crowell CS, Clifton H, Whitlock K, Haaland W, Chen T, et al.. A clinical pathway to minimize computed tomography for suspected nephrolithiasis in children. J Pediatr Urol 2019; 15 (5): 518.e1–518.e7. DOI: 10.1016/j.jpurol.2019.06.014.
- Harper JD, Cunitz BW, Dunmire B. Faculty Opinions recommendation of First in human clinical trial of ultrasonic propulsion of kidney stones. Faculty Opinions – Post-Publication Peer Review of the Biomedical Literature 2016; 195: 956, DOI: 10.3410/f.725901820.793511249.
- Raskolnikov D, Bailey MR, Harper JD. Recent Advances in the Science of Burst Wave Lithotripsy and Ultrasonic Propulsion. BME Front 2022; 2022. DOI: 10.34133/2022/9847952.
- Dai JC, Sorensen MD, Chang HC, Samson PC, Dunmire B, Cunitz BW, et al.. Quantitative Assessment of Effectiveness of Ultrasonic Propulsion of Kidney Stones. J Endourol 2019; 33 (10): 850–857. DOI: 10.1089/end.2019.0340.
- Goldstein R, Goldfarb DS. Early Recognition and Management of Rare Kidney Stone Disorders. Urol Nurs 2017; 37 (2): 81. DOI: 10.7257/1053-816x.2017.37.2.81.
- Daga A, Majmundar AJ, Braun DA, Gee HY, Lawson JA, Shril S, et al.. Whole exome sequencing frequently detects a monogenic cause in early onset nephrolithiasis and nephrocalcinosis. Kidney Int 2018; 93 (1): 204–213. DOI: 10.1016/j.kint.2017.06.025.
- Langman CB. A rational approach to the use of sophisticated genetic analyses of pediatric stone disease. Kidney Int 2018; 93 (1): 15–18. DOI: 10.1016/j.kint.2017.08.023.
- Ma Y, Lv H, Wang J, Tan J. Heterozygous mutation of SLC34A1 in patients with hypophosphatemic kidney stones and osteoporosis: a case report. J Int Med Res 2020; 48 (3): 030006051989614. DOI: 10.1177/0300060519896146.
- Tasian GE, Copelovitch L. Evaluation and Medical Management of Kidney Stones in Children. J Urol 2014; 192 (5): 1329–1336. DOI: 10.1016/j.juro.2014.04.108.
- Tasian GE, Ross M, Song L. Ecological Momentary Assessment of Factors Associated with Water Intake Among Adolescents with Kidney Stone Disease. 2018. DOI: 10.1016/j.juro.2018.07.064.
- Conroy DE, West AB, Brunke-Reese D, Thomaz E, Streeper NM. Just-in-time adaptive intervention to promote fluid consumption in patients with kidney stones. Health Psychol 2020; 39 (12): 1062–1069. DOI: 10.1037/hea0001032.
- Wright HC, Alshara L, DiGennaro H, Kassis YE, Li J, Monga M, et al.. The impact of smart technology on adherence rates and fluid management in the prevention of kidney stones. Urolithiasis 2022; 50 (1): 29–36. DOI: 10.1007/s00240-021-01270-6.
- Scales CD, Desai AC, Harper JD, Lai HH, Maalouf NM, Reese PP, et al.. Prevention of Urinary Stones With Hydration (PUSH): Design and Rationale of a Clinical Trial. Am J Kidney Dis 2020; 77 (6): 898–906.e1. DOI: 10.1053/j.ajkd.2020.09.016.
- Garrelfs SF, Frishberg Y, Hulton SA. Lumasiran, an RNAi Therapeutic for Primary Hyperoxaluria Type 1. N Engl J Med 2021; 385 (20): e69. DOI: 10.1056/nejmc2107661.
- Traxer O, Keller EX. Thulium fiber laser: the new player for kidney stone treatment? A comparison with Holmium:YAG laser. World J Urol 2020; 38 (8): 1883–1894. DOI: 10.1007/s00345-019-02654-5.
- Aldoukhi AH, Black KM, Ghani KR. Emerging Laser Techniques for the Management of Stones. Urol Clin North Am 2019; 46 (2): 193–205. DOI: 10.1016/j.ucl.2018.12.005.
- Kang HW, Lee H, Teichman JMH, Oh J, Kim J, Welch AJ. Dependence of calculus retropulsion on pulse duration during HO: YAG laser lithotripsy. Lasers Surg Med 2006; 38 (8): 762–772. DOI: 10.1002/lsm.20376.
- Bell JR, Penniston KL, Nakada SY. In Vitro Comparison of Holmium Lasers: Evidence for Shorter Fragmentation Time and Decreased Retropulsion Using a Modern Variable-pulse Laser. Urology 2017; 107: 37–42. DOI: 10.1016/j.urology.2017.06.018.
- Kronenberg P, Traxer O. Update on lasers in urology 2014: current assessment on holmium:yttrium–aluminum–garnet (Ho:YAG) laser lithotripter settings and laser fibers. World J Urol 2015; 33 (4): 463–469. DOI: 10.1007/s00345-014-1395-1.
- Wang M, Shao Q, Zhu X, Wang Z, Zheng A. Efficiency and Clinical Outcomes of Moses Technology with Flexible Ureteroscopic Laser Lithotripsy for Treatment of Renal Calculus. Urol Int 2021; 105 (7-8): 587–593. DOI: 10.1159/000512054.
- Ibrahim A, Fahmy N, Carrier S, Elhilali M, Andonian S. Double-blinded prospective randomized clinical trial comparing regular and moses modes of holmium laser lithotripsy: Preliminary results. European Urology Supplements 2020; 17 (2): e1390. DOI: 10.1016/s1569-9056(18)31815-3.
- Panthier F, Doizi S, Berthe L, Traxer O. In vitro comparison of ablation rates between superpulsed thulium fiber laser and ho:Yag laser for endocorporeal lithotripsy. Eur Urol Open Sci 2020; 19: e1884–e1885. DOI: 10.1016/s2666-1683(20)33870-2.
- Khusid JA, Khargi R, Seiden B, Sadiq AS, Atallah WM, Gupta M. Thulium fiber laser utilization in urological surgery: A narrative review. Investig Clin Urol 2021; 62 (2): 136. DOI: 10.4111/icu.20200467.
- Taratkin M, Azilgareeva C, Cacciamani GE, Enikeev D. Thulium fiber laser in urology: physics made simple. Curr Opin Urol 2022; 32 (2): 166–172. DOI: 10.1097/mou.0000000000000967.
- Andreeva V, Vinarov A, Yaroslavsky I, Kovalenko A, Vybornov A, Rapoport L, et al.. Preclinical comparison of superpulse thulium fiber laser and a holmium:YAG laser for lithotripsy. World J Urol 2020; 38 (2): 497–503. DOI: 10.1007/s00345-019-02785-9.
- Jiang P, Okhunov Z, Afyouni AS, Ali SN, Sharifi H, Bhatt R, et al.. Comparison of Superpulse Thulium Fiber Laser vs. Holmium Laser for Ablation of Renal Calculi in an In-Vivo Porcine Model. J Endourol 2022. DOI: 10.1089/end.2022.0445.
- Jaeger CD, Nelson CP, Cilento BG, Logvinenko T, Kurtz MP. Comparing Pediatric Ureteroscopy Outcomes with SuperPulsed Thulium Fiber Laser and Low-Power Holmium:YAG Laser. J Urol 2022; 208 (2): 426–433. DOI: 10.1097/ju.0000000000002666.
- Chua ME, Bobrowski A, Ahmad I. Thulium fibre laser vs holmium: yttrium-aluminium-garnet laser lithotripsy for urolithiasis: meta-analysis of clinical studies. 2022. DOI: 10.1111/bju.15921.
- Ellison JS, MacConaghy B, Hall TL, Roberts WW, Maxwell AD. A simulated model for fluid and tissue heating during pediatric laser lithotripsy. J Pediatr Urol 2020; 16 (5): 626.e1–626.e8. DOI: 10.1016/j.jpurol.2020.07.014.
- Quhal F, Al Faddagh A, Silay MS, Straub M, Seitz C. Paediatric stone management: innovations and standards. Curr Opin Urol 2022; 32 (4): 420–424. DOI: 10.1097/mou.0000000000001004.
- Zeren S, Satar N, Bayazit Y, Bayazit AK, Payasli K, Özkeçeli R. Percutaneous Nephrolithotomy in the Management of Pediatric Renal Calculi. J Endourol 2002; 16 (2): 75–78. DOI: 10.1089/089277902753619546.
- Jackman SV, Hedican SP, Peters CA, Docimo SG. Percutaneous nephrolithotomy in infants and preschool age children: experience with a new technique. Urology 1998; 52 (4): 697–701. DOI: 10.1016/s0090-4295(98)00315-x.
- Wright A, Rukin N, Smith D, Rosette J De la, Somani BK. ‘Mini, ultra, micro’ – nomenclature and cost of these new minimally invasive percutaneous nephrolithotomy (PCNL) techniques. Ther Adv Urol 2016; 8 (2): 142–146. DOI: 10.1177/1756287215617674.
- Mishra DK, Bhatt S, Palaniappan S, Reddy TVK, Rajenthiran V, Sreeranga YL, et al.. Mini versus ultra-mini percutaneous nephrolithotomy in a paediatric population. Asian J Urol 2022; 9 (1): 75–80. DOI: 10.1016/j.ajur.2021.06.002.
- Desai MR, Sharma R, Mishra S, Sabnis RB, Stief C, Bader M. Single-Step Percutaneous Nephrolithotomy (Microperc): The Initial Clinical Report. J Urol 2011; 186 (1): 140–145. DOI: 10.1016/j.juro.2011.03.029.
- Jones P, Bennett G, Aboumarzouk OM, Griffin S, Somani BK. Role of Minimally Invasive Percutaneous Nephrolithotomy Techniques–Micro and Ultra-Mini PCNL (<15F) in the Pediatric Population: A Systematic Review. J Endourol 2017; 31 (9): 816–824. DOI: 10.1089/end.2017.0136.
- Loftus CJ, Hinck B, Makovey I, Sivalingam S, Monga M. Mini Versus Standard Percutaneous Nephrolithotomy: The Impact of Sheath Size on Intrarenal Pelvic Pressure and Infectious Complications in a Porcine Model. J Endourol 2018; 32 (4): 350–353. DOI: 10.1089/end.2017.0602.
- Silay MS, Ellison JS, Tailly T, Caione P. Update on Urinary Stones in Children: Current and Future Concepts in Surgical Treatment and Shockwave Lithotripsy. Eur Urol Focus 2017; 3 (2-3): 164–171. DOI: 10.1016/j.euf.2017.07.005.
- Maeda K, Colonius T. Bubble cloud dynamics in an ultrasound field. J Fluid Mech 2019; 862: 1105–1134. DOI: 10.1017/jfm.2018.968.
- Maeda K, Maxwell AD, Colonius T. Investigation of the Energy Shielding of Kidney Stones by Cavitation Bubble Clouds during Burst Wave Lithotripsy. Proceedings of the 10th International Symposium on Cavitation (CAV2018) 2018; 144: 626–630. DOI: 10.1115/1.861851_ch119.
- Sapozhnikov OA, Maxwell AD, Bailey MR. Maximizing mechanical stress in small urinary stones during burst wave lithotripsy. J Acoust Soc Am 2021; 150 (6): 4203–4212. DOI: 10.1121/10.0008902.
- Harper JD, Metzler I, Hall MK. Faculty Opinions recommendation of First In-Human Burst Wave Lithotripsy for Kidney Stone Comminution: Initial Two Case Studies. Faculty Opinions – Post-Publication Peer Review of the Biomedical Literature 2020. DOI: 10.3410/f.738685997.793585856.
- Harper JD, Lingeman JE, Sweet RM. Re: Fragmentation of Stones by Burst Wave Lithotripsy in the First 19 Humans. Eur Urol 2022; 82 (5): 569. DOI: 10.1016/j.eururo.2022.07.012.
- Hall MK, Thiel J, Dunmire B. First Series Using Ultrasonic Propulsion and Burst Wave Lithotripsy to Treat Ureteral Stones. Letter. J Urol 2022; 209 (2): 325–326. DOI: 10.1097/ju.0000000000003060.
最近更新时间: 2025-09-22 08:00