53: Traumatisme vésical et urétéral
Ce chapitre prendra environ 20 minutes de lecture.
Traumatisme vésical
Épidémiologie
L’incidence de la rupture vésicale chez l’enfant est faible, cette affection représentant environ 5 % des traumatismes des voies urinaires. Selon l’American Association for the Surgery of Trauma (AAST), la majorité (92 %) des lésions vésicales sont de grade III–IV.1
Les fractures pelviennes sont moins fréquemment associées à un traumatisme vésical chez l’enfant (3–4% des cas) que chez l’adulte (70–80%). Une autre différence par rapport aux adultes est que les lacérations du col vésical sont deux fois plus fréquemment associées au traumatisme vésical chez l’enfant. Ce fait est d’une grande importance clinique pour le diagnostic et le traitement ultérieur,2,3
Un facteur important dans ces traumatismes, surtout chez l’enfant, est le degré de distension vésicale. Une vessie complètement distendue peut se rompre même à la suite d’un choc léger; en revanche, une vessie vide est rarement lésée, sauf en cas de traumatismes par écrasement ou pénétrants. Chez les enfants suivant un programme de cathétérisme intermittent (CI) associé à des augmentations vésicales, la vessie est plus vulnérable, et la perforation est plus facile.
En raison de l’énergie élevée nécessaire pour léser la vessie, 60–90% des patients se présentant avec une lésion vésicale ont une fracture osseuse pelvienne, tandis que 6–8% des patients ayant une fracture pelvienne auront une lésion vésicale. Les patients pédiatriques sont plus susceptibles de présenter des lésions vésicales en raison de l’anatomie de l’enfant. Une fracture pelvienne avec hématurie est associée à une lésion vésicale dans 30% des cas.4
Dans la chirurgie abdominale, les interventions gynécologiques et obstétricales sont les plus fréquentes (52–61 %), suivies des interventions urologiques (12–39 %) et de la chirurgie générale (9–26 %).
Les lésions iatrogènes de la vessie associées à la chirurgie urologique surviennent lors d’interventions par voie vaginale et de cœlioscopie. Chez les enfants subissant une chirurgie du canal inguinal, en particulier pour une cryptorchidie intra-abdominale, il peut exister un risque de lésion vésicale. Lors de la résection transurétrale de tumeurs, le risque est généralement faible (1 %), et la plupart des cas (88 %) peuvent être traités par un drainage au moyen d’une sonde vésicale. La résection transurétrale de la prostate est également associée à un faible taux de lésions.5
Classification
Les lésions vésicales sont principalement de quatre types : rupture vésicale intrapéritonéale (IBR), rupture vésicale extrapéritonéale (EBR), contusion vésicale et avulsion du col vésical. L’IBR survient dans 15–25 % des cas. L’EBR est la forme la plus fréquente, retrouvée chez 60–90 % des patients, et elle est plus souvent associée à des fractures pelviennes. La rupture vésicale combinée, c’est‑à‑dire une association d’IBR et d’EBR, est retrouvée dans 5–12 % des cas. L’EBR peut être subdivisée en EBR simple, où la fuite urinaire est limitée à la région pelvienne extrapéritonéale, et en lésions complexes, où l’urine extravasée infiltre la paroi abdominale antérieure, le scrotum et le périnée.6
De plus, lésions iatrogènes peuvent survenir au cours d’une chirurgie ouverte de l’abdomen inférieur ou d’une chirurgie pelvienne (85 % des cas) ou, moins fréquemment, lors d’une chirurgie vaginale, d’une laparoscopie ou d’une chirurgie du canal inguinal. En outre, des lésions spontanées sont possibles. Dans ce type de lésion, le traumatisme vésical chez un enfant sain est extrêmement rare et peut passer inaperçu devant des douleurs abdominales, la présence de liquide intra-abdominal libre ou un sepsis chez les nouveau-nés. Des perforations ont été décrites chez des enfants présentant un diverticule vésical et chez ceux présentant une augmentation du volume vésical. L’incidence globale de la perforation vésicale chez les enfants ayant subi une cystoplastie d’augmentation est de 5 %, tandis qu’après un cathétérisme vésical elle est de 1 % ; 4 % des cas sont spontanés.7,8,9
Lésions vésicales extrapéritonéales
Dans ces cas, l’extravasation urinaire est limitée à l’espace périvésical. La plupart surviennent à la suite d’un traumatisme fermé et en rapport avec des fractures de l’anneau pelvien. Elles peuvent également survenir lors de disjonctions pelviennes lorsque la paroi vésicale est déchirée par traction sur les ligaments pubo-vésicaux.
Lésions intrapéritonéales de la vessie
Dans ces cas, la surface péritonéale est rompue. De telles lésions. Vingt-cinq pour cent surviennent chez des patients sans fractures pelviennes. Chez l’enfant, elles sont plus fréquentes que les lésions extrapéritonéales, et dans ce groupe d’âge elles représentent 77 % des lésions vésicales. Leur incidence a peut-être augmenté en raison de l’augmentation progressive de l’utilisation de la ceinture de sécurité.
La lésion survient plus fréquemment sur la paroi postérieure de la vessie et au dôme vésical, qui est le point de moindre résistance. Un autre facteur qui favorise ce dernier site est l’absence de protection osseuse, raison pour laquelle il est davantage exposé à d’éventuels agents traumatiques, en particulier lors du remplissage,10,11
Diagnostic
Il est essentiel de recueillir les antécédents cliniques, et les mêmes données doivent être collectées que chez tout patient polytraumatisé. En cas de fractures du bassin, l’interrogatoire doit être orienté vers une éventuelle lésion vésicale.
Manifestations cliniques
Les manifestations cliniques peuvent être très diverses, en fonction de l’intensité du traumatisme, de son caractère pénétrant ou non, du siège de la rupture (intra- ou extrapéritonéale) et des lésions associées. Il est important de suspecter ce type de lésions chez les patients présentant des fractures pelviennes et d’éviter qu’elles passent inaperçues, ce qui entraînera un retard diagnostique.
Les symptômes les plus fréquents chez les patients présentant des lésions vésicales significatives sont l’hématurie macroscopique et la douleur abdominale, et une dysurie peut également survenir.
Hématurie macroscopique
Il existe une étroite corrélation entre la rupture vésicale traumatique, la fracture du bassin et l’hématurie macroscopique dans 85 % des cas. Parfois, une urétrorragie est présente, ce qu’il est important de prendre en compte pour les manœuvres diagnostiques (cystographie), car l’urètre peut être lésé.
L’absence d’hématurie n’exclut pas une rupture vésicale : 2–10 % des patients présentant une rupture vésicale ne présentent qu’une microhématurie ou aucune hématurie (15.-17).
Douleur abdominale
C’est le symptôme le plus fréquent après l’hématurie. Les patients présentant des lésions extrapéritonéales ont tendance à présenter une douleur abdominale diffuse dans l’hypogastre, tandis que ceux présentant des lésions intrapéritonéales rapportent souvent des douleurs au niveau des épaules et au centre du dos en raison de l’accumulation d’urine dans la cavité abdominale et sous le diaphragme. Ces derniers peuvent rester des heures sans ressentir l’envie d’uriner en raison de l’extravasation d’urine dans la cavité abdominale. Dans ce contexte, il faut envisager une rupture vésicale chez les patients présentant des douleurs abdominales sans cause évidente, en particulier chez ceux ayant subi une cystoplastie d’augmentation et chez ceux présentant une exstrophie vésicale, des diverticules vésicaux ou des processus inflammatoires de la vessie. Un retard diagnostique peut entraîner des complications graves.
Rétention urinaire
Il faut exclure une absence de miction en l’absence de sonde vésicale et, si nécessaire, d’autres causes telles que l’anurie prérénale ou une lésion des voies urinaires supérieures.
Hématomes dans la région sus-pubienne, les organes génitaux ou le périnée
L’extravasation urinaire peut entraîner un œdème au niveau du périnée, du scrotum et des cuisses, ainsi que le long de la paroi abdominale, entre le fascia transversalis et le péritoine pariétal.
Examens d’imagerie
Les indications absolues d’imagerie vésicale après un traumatisme abdominal se limitent à une hématurie macroscopique associée à une fracture pelvienne. Les indications relatives d’imagerie après un traumatisme abdominal fermé sont la présence de caillots vésicaux, un hématome périnéal et des antécédents de distension vésicale. Chez les patients présentant des lésions vésicales ouvertes, des examens d’imagerie doivent être réalisés chaque fois qu’il existe une suspicion de lésion de la vessie ou qu’un liquide péritonéal libre est observé sur la tomodensitométrie (TDM) initiale.12,13,6
Cystographie rétrograde
La cystographie rétrograde représente l’examen diagnostique de choix dans les lésions vésicales et doit toujours être réalisée chez les patients hémodynamiquement stables ou stabilisés chez qui l’on suspecte une lésion vésicale. La cystographie tomodensitométrique a supplanté la cystographie conventionnelle à cette fin et atteint une sensibilité de 95 % et une spécificité de 100 %.
Scanner avec injection intraveineuse de produit de contraste et phase tardive
La tomodensitométrie avec injection de contraste intraveineux en phase retardée est moins sensible et moins spécifique que la cystographie rétrograde pour détecter les lésions vésicales.
Inspection directe de la vessie intrapéritonéale
Une inspection directe de la vessie intrapéritonéale doit être réalisée, chaque fois que possible au cours d’une laparotomie d’urgence chez les patients présentant une suspicion de lésion vésicale. Des colorants intraveineux tels que le bleu de méthylène ou l’indigo carmin peuvent faciliter l’exploration peropératoire.14,15,16
L’association d’une fracture pelvienne et d’une hématurie macroscopique constitue une indication absolue de cystographie immédiate chez les patients victimes d’un traumatisme fermé. En revanche, la cystographie peut être omise chez les patients présentant une hématurie isolée en l’absence de signes cliniques de lésion des voies urinaires basses.
Une méthode d’imagerie potentiellement utile, qui n’est pas disponible dans tous les centres, et encore moins en situation d’urgence, est l’urosonographie ou l’échocystographie. Cette option présente une sensibilité et une spécificité élevées et évite les inconvénients des rayonnements ionisants.
L’examen est réalisé en même temps que l’évaluation d’autres lésions abdominales et en tant que première manœuvre diagnostique.17
Traitement
La stabilisation du patient et l’évaluation des traumatismes associés sont les priorités. L’administration d’antibiotiques est également nécessaire pour éviter des infections susceptibles d’entraîner un sepsis.
Le traitement chirurgical des perforations vésicales a été et reste un sujet controversé.18
Lésions extrapéritonéales
La plupart des lésions extrapéritonéales peuvent être traitées par un drainage par sonde urétrale. L’important est de surveiller le fonctionnement de la sonde afin d’éviter l’obstruction; en cas d’obstruction, un lavage soigneux doit être effectué. Une approche efficace pour éviter l’obstruction consiste à poser une sonde à trois voies avec irrigation continue. Chez l’enfant, toutefois, cette possibilité n’existe pas, compte tenu du calibre des sondes à trois voies disponibles sur le marché; nous posons donc une sonde urétro-vésicale d’un calibre adapté à l’âge de l’enfant et suffisant pour permettre une irrigation continue, avec l’utilisation d’une sonde sus-pubienne de plus gros calibre pour le drainage. La sonde peut être rincée et aspirée pour éviter l’obstruction si nécessaire. Les sondes urétrales de plus gros calibre peuvent entraîner des sténoses urétrales à long terme.
Avec cette approche non chirurgicale, le taux de correction est de 90 %, et 87 % des lésions se sont résolues à 10 jours. Il convient de noter que lorsqu’un spicule osseux est observé faisant saillie dans la vessie ou situé à l’intérieur de celle-ci, et en cas de lacérations du col vésical, une intervention chirurgicale est obligatoire.
Il ne faut pas oublier l’association des lésions extrapéritonéales avec des lésions urétrales. Pour exclure ces dernières, il convient de réaliser une urétrocystographie. Le traitement chirurgical constitue une urgence, avec anastomose urétro-vésicale protégée par un drainage périvésical et une sonde vésicale.19
Lésions intrapéritonéales
La plupart des lésions intrapéritonéales par traumatisme fermé sont localisées au dôme vésical. Elles sont souvent étendues et parfois ne peuvent pas être évaluées radiologiquement.
En principe, le traitement doit être conservateur, avec la mise en place d’une sonde urétro-vésicale pendant 8–10 jours. En cas de persistance de la rupture, de complications infectieuses ou d’association à d’autres lésions graves, la chirurgie doit être envisagée. Le traitement chirurgical n’est justifié que si le drainage vésical est insuffisant ou prolongé par un drainage péritonéal et/ou en l’absence d’amélioration clinique.
Les lésions vésicales intrapéritonéales surviennent à la suite d’un traumatisme de forte intensité, entraînant une rupture vésicale majeure. Ces lésions sont souvent associées à d’autres lésions abdominales et nécessitent une exploration chirurgicale.
Le traitement chirurgical est plus fréquemment indiqué chez les enfants, car le plus petit calibre des sondes urétrales utilisées chez les enfants (mentionnées plus haut) entrave un drainage urinaire efficace et donc la résolution des lésions, et parce qu’il existe un risque accru d’instabilité hémodynamique.20,21,22
Lésions iatrogènes
La plupart des lésions iatrogènes peuvent survenir dans le cadre de toute intervention chirurgicale, qu’elle soit pelvienne, abdominale ou vaginale. Dans ces cas, la lésion est identifiée en peropératoire, et doit donc être corrigée à ce moment-là.
Énoncés de traitement
- La contusion vésicale ne nécessite aucun traitement spécifique et peut faire l’objet d’une surveillance clinique.
- La rupture vésicale intrapéritonéale doit être prise en charge par une exploration chirurgicale et une réparation primaire.
- La laparoscopie peut être envisagée pour la réparation de lésions intrapéritonéales isolées chez des patients hémodynamiquement stables et en l’absence d’autre indication de laparotomie.
- En cas de rupture vésicale intrapéritonéale sévère, dans le cadre de procédures de damage control, une dérivation urinaire peut être réalisée par drainage vésical et périvésical ou par mise en place de stents urétéraux externes.
- Les lésions vésicales extrapéritonéales non compliquées, contuses ou pénétrantes, peuvent être prises en charge de façon non opératoire, avec drainage urinaire par sonde urétrale ou sonde sus-pubienne, en l’absence de toute autre indication de laparotomie.
- Les ruptures vésicales extrapéritonéales complexes, c.-à-d. les lésions du col vésical, les lésions associées à une fracture de l’anneau pelvien et/ou les lésions vaginales ou rectales, doivent être explorées et réparées.
- La réparation chirurgicale d’une rupture vésicale extrapéritonéale doit être envisagée lors d’une laparotomie pour d’autres indications et lors de l’exploration chirurgicale de l’espace pré-vésical pour des fixations orthopédiques.
- Chez l’adulte, le drainage urinaire par sonde urétrale (sans sonde sus-pubienne) après prise en charge chirurgicale des lésions vésicales est obligatoire. Chez l’enfant, une cystostomie sus-pubienne est recommandée.6
Suivi
Étant donné que l’objectif est de fermer la brèche vésicale, la sonde vésicale est maintenue en place pendant 9–11 jours dans les cas de traitement conservateur, alors que chez les patients ayant bénéficié d’une réparation chirurgicale, 7 jours peuvent suffire. Cependant, avant le retrait de la sonde vésicale, une cystographie doit être réalisée afin de vérifier l’absence de fuite. Si un cathéter sus-pubien a été utilisé, nous le clampons d’abord et, en l’absence de troubles mictionnels, nous le retirons ensuite, en évaluant également l’existence d’un résidu post-mictionnel.22
Complications
Les complications sont plus fréquentes en cas de retard de diagnostic et donc de traitement. Les plus fréquentes sont l’hématome, les infections, la péritonite et le sepsis.
Des fistules urinaires peuvent survenir, et leur persistance nécessite une endoscopie. Selon le résultat, le traitement se fera par des manœuvres endoscopiques ou par chirurgie ouverte.21
Traumatisme urétéral
Épidémiologie et diagnostic
Les lésions urétérales traumatiques sont rares (moins de 1 %). La cause la plus fréquente des lésions de l’uretère est le traumatisme pénétrant, en particulier les plaies par arme à feu ; seulement un tiers des cas sont dus à un traumatisme contondant. Dans les traumatismes contondants, les lésions urétérales surviennent fréquemment au niveau de la jonction pyélo-urétérale, en particulier chez l’enfant et lors de traumatismes par décélération à haute énergie. Les lésions d’organes associées sont fréquentes chez les patients présentant des lésions urétérales. La présentation clinique des lésions urétérales peut être frustre, mais l’hématurie isolée est fréquente.23
Une lésion de l’uretère doit être suspectée chez les patients ayant subi un traumatisme contondant à haute énergie, en particulier en présence de traumatismes par décélération avec atteinte multiviscérale et dans les cas de traumatismes abdominaux pénétrants.24
L’infiltration de la graisse périrénale ou des hématomes, l’extravasation du produit de contraste dans l’espace périrénal et la présence à l’imagerie d’un épanchement rétropéritonéal hypodense autour des éléments génito-urinaires sont évocateurs de lésions urétérales. L’hématurie macroscopique ou microscopique n’est pas un signe fiable de lésion urétérale car elle est absente dans jusqu’à 25 % des cas. Un retard au diagnostic peut avoir un impact négatif sur le pronostic. L’échographie n’a pas de place dans le diagnostic des lésions urétérales. Au scanner en phase retardée, l’hématome périurétéral, l’obstruction partielle ou complète de la lumière, la discrète dilatation de l’uretère, l’hydronéphrose, le pyélogramme retardé et l’absence de contraste dans l’uretère en aval de la lésion sont autant de signes évocateurs d’une lésion urétérale. L’ascite urinaire et l’urinome sont considérés comme des constatations subaiguës/chroniques. Un scanner avec phase retardée à 10 minutes constitue un outil diagnostique valable pour les lésions urétérales et urétéro-pyéliques.25,26
Si les résultats de la tomodensitométrie (TDM) ne sont pas concluants, l’urographie ascendante constitue la méthode de choix. L’UIV est un examen peu fiable (avec un taux de faux négatifs pouvant atteindre 60 %).27
Si une laparotomie en urgence est nécessaire, une inspection directe de l’uretère est indiquée, et elle peut être associée à l’utilisation d’un colorant intraveineux excrété par voie rénale (c.-à-d., indigo carmin ou bleu de méthylène). Une urographie intraveineuse en cliché unique peut être indiquée en peropératoire.
La suspicion d’une lésion urétérale est essentielle chez tout enfant présentant un traumatisme abdominal à haute énergie et de multiples lésions concomitantes. Par ailleurs, bien que les lésions urétérales traumatiques soient rares, toute lésion due à un traumatisme pénétrant doit faire suspecter une lésion urétérale.
La tomodensitométrie (TDM) est la meilleure méthode pour diagnostiquer un traumatisme urétéral. Déjà en phase excrétrice, elle peut ne pas montrer le passage du produit de contraste vers l’uretère distal, ce qui peut faire suspecter une avulsion urétérale.
Bien que la pyélographie rétrograde soit probablement la méthode la plus précise pour évaluer l’intégrité urétérale, [elle n’est pas pratique dans un contexte de traumatisme aigu]{:.text-decoration-underline}.
Une évaluation peropératoire peut également être réalisée par inspection directe de l’uretère à l’aide d’une injection de bleu de méthylène par voie urinaire ou par administration parentérale d’indigo carmin.28,29
Traitement
Le type de traitement dépend d’une classification appropriée de l’atteinte d’organe, de l’état général du patient, du délai écoulé depuis le diagnostic et de la localisation de la lésion.
Si la lésion urétérale est reconnue précocement, l’uretère doit être réparé immédiatement (anastomose sans tension avec spatulation des deux extrémités). Si possible, le site d’anastomose doit également être enveloppé de graisse rétropéritonéale ou d’épiploon. La mise en place d’une dérivation urinaire (néphrostomie ou endoprothèse urétérale) est recommandée.
Parce que la plupart des lésions urétérales sont diagnostiquées tardivement, la réparation immédiate lors de l’exploration abdominale est indiquée. Les traitements “mini-invasifs” sont devenus de plus en plus populaires dans ce contexte. Le drainage percutané des urinomes et la mise en place d’une sonde de néphrostomie se sont révélés utiles dans les cas de traumatismes fermés et pénétrants de l’uretère. Le cathétérisme urétéral sans chirurgie ouverte a également été utilisé avec succès.
La prise en charge des contusions urétérales ne nécessite pas de traitement actif, sauf en cas de nécrose tissulaire, auquel cas un cathétérisme urétéral et un drainage périurétéral sont indiqués.30
Les lacérations urétérales partielles peuvent être candidates à une réparation primaire ou à un traitement par cathéter urétéral. La prise en charge des lacérations complètes et des avulsions dépendra de la longueur d’uretère perdue et de sa localisation. S’il existe une longueur suffisante d’uretère sain, la réalisation d’une urétéro-urétérostomie après débridement de la plaie peut être une option. Dans le cas contraire, la chirurgie reconstructrice est l’option appropriée, et en cas de lésions proximales, la trans-urétéro-urétérostomie, l’autotransplantation et le remplacement urétéral par l’intestin ou l’appendice semblent des options raisonnables.
Si l’état général du patient ne permet pas une réparation immédiate, une urétérostomie transitoire avec un traitement reconstructeur en second temps constitue une option qui assure un bon drainage sans présence de drains.
Les avulsions de la jonction pyélo-urétérale doivent être prises en charge par une réanastomose primaire si possible. Si la longueur urétérale est insuffisante, l’urétérocalicostomie est une option appropriée.30
Énoncés sur le traitement
- Les contusions peuvent nécessiter la pose d’une endoprothèse urétérale lorsque l’écoulement urinaire est compromis.
- Les lésions partielles de l’uretère doivent initialement être traitées de manière conservatrice par la mise en place d’un stent, avec ou sans néphrostomie de dérivation, en l’absence d’autres indications de laparotomie.
- Les sections ou avulsions urétérales partielles et complètes non adaptées à une prise en charge non opératoire peuvent être traitées par réparation primaire associée à une sonde double J ou par réimplantation urétérale dans la vessie en cas de lésions distales.
- Les lésions urétérales doivent être réparées chirurgicalement lorsqu’elles sont découvertes au cours d’une laparotomie ou lorsque la prise en charge conservatrice a échoué.
- La pose d’une endoprothèse urétérale doit être tentée en cas de lésions urétérales partielles diagnostiquées de façon retardée ; si cette approche échoue, et/ou en cas de section complète de l’uretère, une néphrostomie percutanée avec réparation chirurgicale différée est indiquée.
- Pour toute réparation urétérale, la mise en place d’un stent est fortement recommandée.24
Complications
L’extravasation urinaire peut se manifester par une masse croissante au niveau du flanc abdominal, sans signe de saignement. La prise en charge initiale doit inclure une dérivation urinaire, avec la mise en place soit d’une sonde urétérale double J, soit d’une sonde de néphrostomie percutanée. S’il existe déjà un urinome et/ou un abcès, il peut être drainé percutanément. La plupart des cas évoluent sans formation de sténose urétérale.31
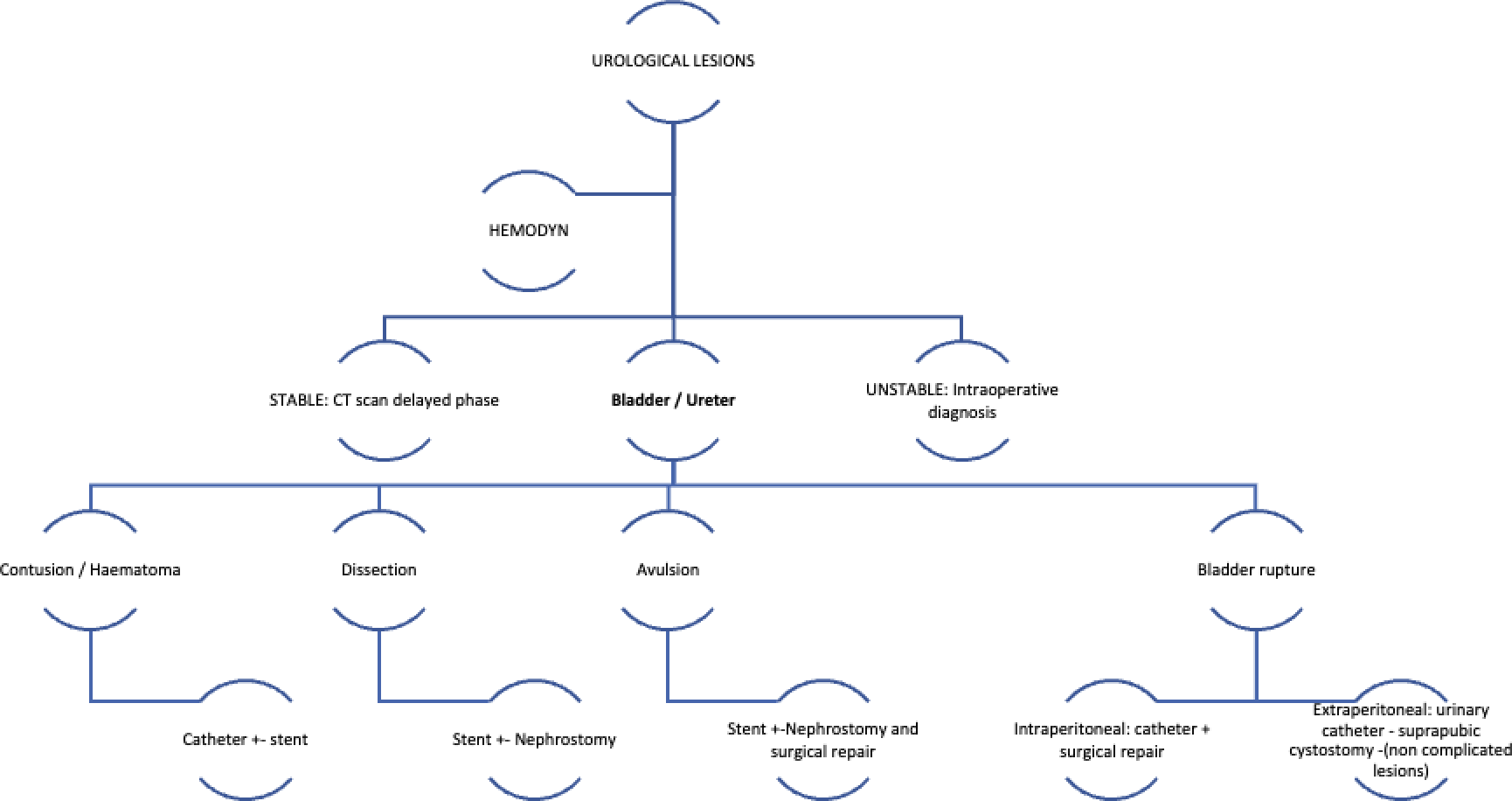
Figure 1 Types de lésions vésicales et urétérales et leur prise en charge6,24
Tableau 1 Recommandations pour la prise en charge des traumatismes de l’uretère.
| Recommandation | Niveau de preuve |
|---|---|
| Les contusions peuvent nécessiter la mise en place d’une sonde urétérale lorsque l’écoulement urinaire est altéré. | 1C |
| Les lésions partielles de l’uretère doivent initialement être traitées de manière conservatrice par la mise en place d’une sonde urétérale, avec ou sans néphrostomie de dérivation, en l’absence d’autres indications de laparotomie. | 1C |
| Les sections ou avulsions urétérales partielles et complètes ne se prêtant pas à une prise en charge non opératoire peuvent être traitées par réparation primaire associée à une sonde double J ou par réimplantation urétérale dans la vessie en cas de lésions distales. | 1C |
| Les lésions urétérales doivent être réparées chirurgicalement lorsqu’elles sont découvertes lors d’une laparotomie ou en cas d’échec d’une prise en charge conservatrice. | 1C |
| La pose d’une sonde urétérale doit être tentée en cas de lésions urétérales partielles diagnostiquées de façon retardée; en cas d’échec de cette approche et/ou en cas de section complète de l’uretère, une néphrostomie percutanée avec réparation chirurgicale différée est indiquée. | 1C |
| Pour toute réparation urétérale, la mise en place d’une sonde urétérale est fortement recommandée. | 1C |
En l’absence d’autres indications de laparotomie, la majorité des lésions urétérales de bas grade (contusion ou section partielle) peuvent être prises en charge par surveillance et/ou mise en place d’un stent urétéral. En cas d’échec de la pose du stent, il convient de placer une sonde de néphrostomie.
Si des lésions urétérales sont suspectées au cours d’une laparotomie, la visualisation directe de l’uretère est impérative. Dans la mesure du possible, les lésions urétérales doivent être réparées. Sinon, une stratégie de contrôle des dommages doit être privilégiée, avec ligature de l’uretère lésé et dérivation urinaire (néphrostomie temporaire), suivie d’une réparation différée.
En cas de section complète de l’uretère, une réparation chirurgicale est indiquée. Les deux principales options sont l’urétéro-urétérostomie primaire ou la réimplantation urétérale avec psoas hitch vésical ou lambeau de Boari. L’utilisation de stents urétéraux est recommandée après toutes les réparations chirurgicales afin de réduire les échecs (fuites) et les sténoses. Les lésions distales de l’uretère (caudales aux vaisseaux iliaques) sont généralement traitées par réimplantation de l’uretère dans la vessie (urétéro-néocystostomie), car l’agression traumatique peut compromettre la vascularisation.
En cas de diagnostic tardif de lésions urétérales incomplètes ou de présentation tardive, il convient de tenter la pose d’un stent urétéral ; toutefois, la pose rétrograde d’un stent est souvent infructueuse. Dans ces cas, une réparation chirurgicale différée doit être envisagée (32)
Tableau 2 Recommandations pour la prise en charge des lésions vésicales.
| Recommandation | Niveau de preuve |
|---|---|
| La contusion vésicale ne nécessite aucun traitement spécifique et peut faire l’objet d’une surveillance clinique | 1C |
| La rupture intrapéritonéale de la vessie doit être prise en charge par une exploration chirurgicale et une réparation primaire | 1B |
| La laparoscopie peut être envisagée pour la réparation de lésions intrapéritonéales isolées en cas de stabilité hémodynamique et en l’absence d’autres indications de laparotomie. | 2B |
| Dans les cas de rupture intrapéritonéale sévère de la vessie, au cours des procédures de contrôle des dommages, une dérivation urinaire par drainage vésical et périvésical ou par mise en place de stents urétéraux externes peut être utilisée. | 1C |
| Les lésions vésicales extrapéritonéales non compliquées, contuses ou pénétrantes, peuvent être prises en charge de façon non opératoire, avec drainage urinaire par sonde urétrale ou sus-pubienne, en l’absence d’autres indications de laparotomie. | 1C |
| Les ruptures vésicales extrapéritonéales complexes, c.-à-d. les lésions du col vésical, les lésions associées à une fracture de l’anneau pelvien et/ou les lésions vaginales ou rectales, doivent être explorées et réparées. | 1C |
| La réparation chirurgicale d’une rupture vésicale extrapéritonéale doit être envisagée au cours d’une laparotomie réalisée pour d’autres indications et lors de l’exploration chirurgicale de l’espace prévésical pour des fixations orthopédiques. En cas d’instabilité hémodynamique, une sonde urétrale ou sus-pubienne peut être mise en place à titre temporaire et la réparation de la lésion vésicale peut être différée. | 1C |
De manière générale, toutes les lésions vésicales pénétrantes et les cas de rupture intrapéritonéale de la vessie (RIV) nécessitent une exploration chirurgicale et une réparation primaire. La réparation laparoscopique d’une RIV isolée est une option valable. La réparation chirurgicale à ciel ouvert des lésions vésicales est réalisée en deux plans au moyen d’un fil monofilament résorbable. La réparation en un seul plan est courante par voie laparoscopique.
En l’absence d’autres indications de laparotomie, une EBR contuse ou pénétrante non compliquée peut être prise en charge de façon conservatrice, avec une surveillance clinique, une prophylaxie antibiotique et la pose d’un cathéter urétral ou d’une cystostomie sus-pubienne percutanée en cas de lésion urétrale concomitante. La guérison de la lésion survient dans les 10 jours dans plus de 85 % des cas. La réparation chirurgicale de l’EBR est indiquée en cas de lésions complexes telles que les lésions du col vésical, les lésions associées à des fractures pelviennes nécessitant une fixation interne, et les lésions rectales ou vaginales. En outre, une réparation chirurgicale de l’EBR peut être envisagée en cas de persistance de l’extravasation d’urines 4 semaines après l’événement traumatique.
Les blessures par arme à feu de la vessie sont fréquemment associées à des lésions rectales, ce qui nécessite une dérivation fécale. Le plus souvent, ces lésions sont transfixiantes (orifices d’entrée/de sortie), nécessitant une inspection pelvienne minutieuse et complète.
Le cathétérisme urétral, dans la mesure du possible, a la même efficacité que la cystostomie sus-pubienne ; par conséquent, la mise en place systématique d’une sonde sus-pubienne n’est plus recommandée. Le cathétérisme sus-pubien peut être réservé aux patients présentant des lésions périnéales associées. Un drainage sus-pubien est recommandé chez l’enfant après la réparation chirurgicale d’une rupture vésicale.6
Points clés: traumatisme vésical
- L’incidence de la rupture vésicale chez l’enfant est faible, cette affection représentant environ 5 % des traumatismes des voies urinaires.
- Les lésions vésicales sont principalement de quatre types : rupture vésicale intrapéritonéale (IBR), rupture vésicale extrapéritonéale (EBR), contusion vésicale et avulsion du col vésical. L’IBR survient dans 15–25 % des cas et l’EBR constitue la forme la plus fréquente, observée chez 60–90 % des patients, et elle est plus fréquemment associée aux fractures pelviennes.
- Les indications absolues d’imagerie vésicale après un traumatisme abdominal se limitent à l’hématurie macroscopique associée à une fracture pelvienne.
- La stabilisation du patient et l’évaluation des lésions associées sont prioritaires.
- La contusion vésicale ne nécessite pas de traitement spécifique et peut faire l’objet d’une simple surveillance clinique.
- La rupture vésicale intrapéritonéale doit être prise en charge par exploration chirurgicale et réparation primaire.
- Les lésions vésicales extrapéritonéales, contuses ou pénétrantes, non compliquées, peuvent être prises en charge de façon non chirurgicale, avec drainage urinaire par sonde urétrale ou sus-pubienne en l’absence de toute autre indication de laparotomie.
- Les ruptures vésicales extrapéritonéales complexes, c.-à-d. lésions du col vésical, lésions associées à une fracture de l’anneau pelvien et/ou lésions vaginales ou rectales, doivent être explorées et réparées.
Points clés : Traumatisme urétéral
- Les lésions urétérales traumatiques sont rares (moins de 1 %).
- La cause la plus fréquente des lésions urétérales est le traumatisme pénétrant, en particulier les plaies par balle ; seulement un tiers des cas sont dus à un traumatisme contondant.
- L’infiltration graisseuse périrénale ou les hématomes, l’extravasation de produit de contraste dans l’espace périrénal, et la présence, à l’imagerie, d’un épanchement rétropéritonéal de faible densité autour des éléments génito-urinaires sont évocateurs de lésions urétérales.
- La tomodensitométrie (TDM) est la meilleure méthode pour diagnostiquer un traumatisme urétéral. Dès la phase excrétrice, elle peut ne pas montrer le passage du contraste vers l’uretère distal, ce qui peut faire suspecter une avulsion urétérale.
- Les contusions peuvent nécessiter la mise en place d’une endoprothèse urétérale lorsque le flux urinaire est altéré.
- Les lésions partielles de l’uretère doivent initialement être traitées de manière conservatrice par la pose d’une endoprothèse, avec ou sans néphrostomie de dérivation, en l’absence d’autres indications de laparotomie.
- Les sections partielles et complètes de l’uretère ou les avulsions ne se prêtant pas à une prise en charge non opératoire peuvent être traitées par réparation primaire associée à une sonde double J ou par réimplantation urétérale dans la vessie en cas de lésions distales.
- Les lésions urétérales doivent être réparées chirurgicalement lorsqu’elles sont découvertes au cours d’une laparotomie ou en cas d’échec du traitement conservateur.
Références
- Husman D. Traumatismo genitourinario pediátrico. In: J WA, R KL, W PA, A PC, editors. Cambell-Walsh, vol. 132. 9a ed. Carroll PR, Mcaninch JW: J Urol; 2007. DOI: 10.4067/s0370-41062000000500014.
- Djakovic N, Plas E, Piñeiro LM, Th. Lynch YM, Santucci RA, Serafetinidis E, et al.. Guía de consenso sobre los contenidos de los protocolos de ensayos clínicos. Medicina Clínica 2010; 141 (4): 161–162. DOI: 10.1016/j.medcli.2013.01.033.
- Armenakas NA, Pareek G, Fracchia JA. Iatrogenic bladder perforations: longterm followup of 65 patients. Journal of the American College of Surgeons 2004; 198 (1): 78–82. DOI: 10.1016/j.jamcollsurg.2003.08.022.
- Dobrowolski ZF, Lipczyñski W, Drewniak T, Jakubik P, Kusionowicz J. External and iatrogenic trauma of the urinary bladder: a survey in Poland. BJU International 2002; 89 (7): 755–756. DOI: 10.1046/j.1464-410x.2002.02718.x.
- Schneider RE. Genitourinary Trauma. Emergency Medicine Clinics of North America 1993; 11 (1): 137–145. DOI: 10.1016/s0733-8627(20)30663-5.
- En GJMT, M GJ, R G. "Xxiv Congress Sociedad Iberoamericana De Urología Pediátrica (Siup) ". Xxiv Congress Sociedad Iberoamericana De Urología Pediátrica (Siup) 1987: 529–530. DOI: 10.3389/978-2-88963-089-9.
- Stein RJ, Matoka DJ, Noh PH, Docimo SG. Spontaneous perforation of congenital bladder diverticulum. Urology 2005; 66 (4): 881.e5–881.e6. DOI: 10.1016/j.urology.2005.04.004.
- Crandall ML, Agarwal S, Muskat P, Ross S, Savage S, Schuster K, et al.. Application of a uniform anatomic grading system to measure disease severity in eight emergency general surgical illnesses. Journal of Trauma and Acute Care Surgery 2014; 77 (5): 705–708. DOI: 10.1097/ta.0000000000000444.
- Bakal U, Sarac M, Tartar T, Ersoz F, Kazez A. Bladder perforations in children. Nigerian Journal of Clinical Practice 2015; 18 (4): 483. DOI: 10.4103/1119-3077.151752.
- Hwang EC, Kwon DD, Kim CJ, Kang TW, Park K, Ryu SB, et al.. Eosinophilic cystitis causing spontaneous rupture of the bladder in a child Int J Urol. 2006; 13 (4): 449–450. DOI: 10.1111/j.1442-2042.2006.01320.x.
- Giutronich S, Scalabre A, Blanc T, Borzi P, Aigrain Y, O’Brien M, et al.. Spontaneous bladder rupture in non-augmented bladder exstrophy. Journal of Pediatric Urology 2016; 12 (6): 400.e1–400.e5. DOI: 10.1016/j.jpurol.2016.04.054.
- Morgan DE, Nallamala LK, Kenney PJ, Mayo MS, Rue LW. CT Cystography. American Journal of Roentgenology 2000; 174 (1): 89–95. DOI: 10.2214/ajr.174.1.1740089.
- Abou-Jaoude WA, Sugarman JM, Fallat ME, Casale AJ. Indicators of genitourinary tract injury or anomaly in cases of pediatric blunt trauma. Journal of Pediatric Surgery 1996; 31 (1): 86–90. DOI: 10.1016/s0022-3468(96)90325-5.
- Morey AF, Iverson AJ, Swan A, Harmon WJ, Spore SS, Bhayani S, et al.. Bladder Rupture after Blunt Trauma: Guidelines for Diagnostic Imaging. The Journal of Trauma: Injury, Infection, and Critical Care 2001; 51 (4): 683–686. DOI: 10.1097/00005373-200110000-00010.
- Horstman WG, McClennan BL, Heiken JP. Comparison of computed tomography and conventional cystography for detection of traumatic bladder rupture. Urologic Radiology 1991; 12 (1): 188–193. DOI: 10.1007/bf02924005.
- Morey AF, Hernandez J, McAninch JW. Reconstructive surgery for trauma of the lower urinary tract. Urologic Clinics of North America 1999; 26 (1): 49–60. DOI: 10.1016/s0094-0143(99)80006-8.
- Deck AJ, Shaves S, Talner L, Porter JR. Computerized Tomography Cystography For The Diagnosis Of Traumatic Bladder Rupture. The Journal of Urology 2000; 64 (1): 43–46. DOI: 10.1097/00005392-200007000-00011.
- Shin SS, Jeong YY, Chung TW, Yoon W, Kang HK, Kang TW, et al.. The Sentinel Clot Sign: a Useful CT Finding for the Evaluation of Intraperitoneal Bladder Rupture Following Blunt Trauma. Korean Journal of Radiology 2007; 8 (6): 492. DOI: 10.3348/kjr.2007.8.6.492.
- Karmazyn B. CT cystography for evaluation of augmented bladder perforation: be safe and know the limitations. Pediatric Radiology 2016; 46 (4): 579–579. DOI: 10.1007/s00247-015-3501-y.
- Kessler DO, Francis DL, Esernio-Jenssen D, D.. Bladder Rupture After Minor Accidental Trauma. Pediatric Emergency Care 2010; 26 (1): 43–45. DOI: 10.1097/pec.0b013e3181c8c5f2.
- Chan DPN, Abujudeh HH, Cushing GL, Novelline RA. CT Cystography with Multiplanar Reformation for Suspected Bladder Rupture: Experience in 234 Cases. American Journal of Roentgenology 2006; 187 (5): 1296–1302. DOI: 10.2214/ajr.05.0971.
- Hayes EE, Sandler CM, Corriere JN. Management of the Ruptured Bladder Secondary to Blunt Abdominal Trauma. Journal of Urology 1983; 129 (5): 946–947. DOI: 10.1016/s0022-5347(17)52472-6.
- JN C Jr, CM S. Management of the ruptured bladder: seven years of experience with 111 cases J Trauma. 1986; 26 (9): 830–833. DOI: 10.1097/00005373-198609000-00009.
- Parra RO. Laparoscopic Repair of Intraperitoneal Bladder Perforation. Journal of Urology 1994; 151 (4): 1003–1005. DOI: 10.1016/s0022-5347(17)35150-9.
- Osman Y, El-Tabey N, Mohsen T, El-Sherbiny M. Nonoperative Treatment Of Isolated Posttraumatic Intraperitoneal Bladder Rupture In Children—is It Justified? Journal of Urology 2005; 173 (3): 955–957. DOI: 10.1097/01.ju.0000152220.31603.dc.
- Bhanot A, Bhanot A. Laparoscopic Repair in Intraperitoneal Rupture of Urinary Bladder in Blunt Trauma Abdomen. Surgical Laparoscopy, Endoscopy &Amp; Percutaneous Techniques 2007; 17 (1): 58–59. DOI: 10.1097/01.sle.0000213760.55676.47.
- Tander B, Karadag CA, Erginel B, Demirel D, Bicakci U, Gunaydin M, et al.. Laparoscopic repair in children with traumatic bladder perforation. Journal of Minimal Access Surgery 2016; 12 (3): 292. DOI: 10.4103/0972-9941.169973.
- Coccolini F, Moore EE, Kluger Y, Biffl W, Leppaniemi A, Matsumura Y, et al.. Kidney and uro-trauma: WSES-AAST guidelines. World Journal of Emergency Surgery 2019; 14 (1): 1–25. DOI: 10.1186/s13017-019-0274-x.
- McAleer IM, Kaplan GW, Scherz HC, Packer MG, P.Lynch F. Genitourinary trauma in the pediatric patient. Urology 1993; 42 (5): 563–567. DOI: 10.1016/0090-4295(93)90274-e.
- Coccolini F, Moore EE, Kluger Y, Biffl W, Leppaniemi A, Matsumura Y, et al.. Kidney and uro-trauma: WSES-AAST guidelines. World Journal of Emergency Surgery 2019; 14 (1): 1–25. DOI: 10.1186/s13017-019-0274-x.
- McGahan JP, Rose J, Coates TL, Wisner DH, Newberry P. Use of ultrasonography in the patient with acute abdominal trauma. Journal of Ultrasound in Medicine 1997; 16 (10): 653–662. DOI: 10.7863/jum.1997.16.10.653.
- Mutabagani KH, Coley BD, Zumberge N, McCarthy DW, Besner GE, Caniano DA, et al.. Preliminary experience with focused abdominal sonography for trauma (FAST) in children: Is it useful? Journal of Pediatric Surgery 1999; 34 (1): 48–54. DOI: 10.1016/s0022-3468(99)90227-0.
- Buckley JC, McAninch JW. Revision of Current American Association for the Surgery of Trauma Renal Injury Grading System. Journal of Trauma: Injury, Infection &Amp; Critical Care 2011; 70 (1): 35–37. DOI: 10.1097/ta.0b013e318207ad5a.
- Buckley JC, Mcaninch JW. Pediatric Renal Injuries: Management Guidelines From A 25-year Experience. Journal of Urology 2004; 172 (2): 687–690. DOI: 10.1097/01.ju.0000129316.42953.76.
- Broghammer JA, Langenburg SE, Smith SJ, Santucci RA. Pediatric blunt renal trauma: Its conservative management and patterns of associated injuries. Urology 2006; 67 (4): 823–827. DOI: 10.1016/j.urology.2005.11.062.
- Wright JL, Nathens AB, Rivara FP, Wessells H. Renal and Extrarenal Predictors of Nephrectomy from the National Trauma Data Bank. Journal of Urology 2006; 175 (3): 970–975. DOI: 10.1016/s0022-5347(05)00347-2.
- Armenakas NA. Ureteral Trauma: Surgical Repair. Atlas of the Urologic Clinics 1998; 6 (2): 71–84. DOI: 10.1016/s1063-5777(05)70167-5.
Dernière mise à jour: 2025-09-22 07:59